To měl na mysli zakladatel oboru dětské gynekologie profesor Rudolf PETER (1900-1966), když 12. září 1940 v České dětské nemocnici v Praze otevřel první samostatnou ambulanci pro dětskou gynekologii.
První nejen v naší republice, ale na celém světě, což je na mezinárodních odborných fórech dodnes uznáváno. Chci poukázat na některé konkrétní oblasti, kde se takové preventivní aspekty dětské gynekologické péče projeví, a připomenout i roli a spolupráci obou uvedených odborností.
Připomínám, že celý ženský reprodukční systém je estrogen dependentní, a že tudíž nejen fyziologie, ale i patologie rodidel je závislá na tom, zda dívčin organismus je, či není pod vlivem estrogenů. Mnohdy na tomto kritériu závisí i způsob léčby.
Vaginální výtok
Příkladem budiž výtok. Výtok je nejčastějším gynekologickým symptomem, pro který dívka či spíše její matka vyhledá lékaře. V estrogenizovaných obdobích může jít o výtok fyziologický (fluor neonatalis nebo pubertalis purus): je to sekret pocházející ze žlázek děložního hrdla osídlený Döderleinovým laktobacilem.
Metabolismem laktobacilu vzniká kyselina mléčná a pH rodidel výrazně klesá. Tento naprosto fyziologický výtok může aciditou dráždit kůži a sliznici zevních rodidel, rozhodně však nevyžaduje léčbu, obtíže se mírní jen častým omýváním rodidel, roli hraje i odívání, které má být vzdušné a z přírodních materiálů.
Teprve když výtok je žlutý, páchnoucí, provázen pálením a opruzením rodidel, vyžaduje pozornost. Nejčastější střevní flóra má příčiny v nedostatečné hygieně po stolici i prádla, ale pediatr by vždy měl pátrat po osídlení střeva roupy.
Poměrně častý je výtok streptokokový, který může být součástí jinde lokalizovaných streptokokových infektů - opět příležitost pro spolupráci. Kvasinkový výtok, tak častý u dospělých žen i dospívajících dívek, je u neestrogenizovaných dětí vzácný, spíše výjimečný a obvykle má spolupříčinu v diabetu nebo se objeví po léčbě širokospektrými antibiotiky.
Přesto se bohužel často setkáváme nejen u pediatrů, ale i u gynekologů neinformovaných o dětské gynekologii s tím, že prvním lékem, který je děvčátku ordinován, je kanestenová, tedy antimykotická mast. Přetrvává-li výtok i po odstranění uvedených příčin, je na místě ho po bakteriologické diagnóze léčit.
Tato léčba musí být vždy lokální, celkové podání antibiotik dítě zbytečně zatěžuje a definitivní vyléčení stejně nepřinese. Při recidivujícím výtoku (nebo při náhle vzniklém putridním výtoku) bychom vždy měli myslet na cizí těleso v rodidlech (obr. 1)! Bez jeho odborného odstranění nelze výtok samozřejmě vyléčit, navíc hrozí i riziko dekubitů.
Proto je při takovém výtoku vždy nutno provést vaginoskopické vyšetření pochvy (vaginoskop je jednoduchý endoskopický nástroj, umožňující vyšetřit virginální pochvu bez porušení hymenu) (obr. 2) Neléčený výtok se stává chronickým, což kromě diskomfortu přináší současně riziko vzniku infekce močových cest a do budoucna možnost rozvoje zánětu vnitřních rodidel, a zde již je riziko poruch plodnosti evidentní.

Bolesti břicha
Dalším styčným bodem pro spolupráci jsou bolesti břicha. Tento symptom může signalizovat zánět vnitřních rodidel. Ten je u dětí sice vzácností, ale u dospívajících dívek již nikoli, zejména tam, kde předcházela iritace nebo zánět apendixu.
Proto by dětský lékař měl při bolestech podbřišku u dívek každého věku, ale zejména u dospívajících děvčat, na možnost gynekologického pánevního záněty myslet a dívky včas směřovat k dětskému gynekologovi. Důsledek zánětu adnex, zejména včas nepoznaného, a tudíž neléčeného, bývá primární sterilita.
Tedy dříve pro pacientku tragédie neplodnosti, dnes vstupenka do programu fertilizace in vitro. A přitom stačí na možnost pánevního zánětu myslet a včasným předáním pacientky do gynekologické péče toto riziko podstatně zredukovat. Do komplexní péče o dívky s gynekologickými záněty, zejména v souvislosti s apendicitidou, patří i gynekologická balneoterapie - rovněž jedna z priorit prevence v našem zdravotnictví.
Tu indikuje gynekolog vypsáním závazné gynekologické odborné přílohy, kterou je doplněn pediatrův návrh na lázeňské léčení - indikace XXXI. Léčba se provádí v Dětské gynekologické léčebně ve Františkových Lázních, ale i v Miramonte v Mariánských Lázních a v Klimkovicích.
Synechia vulvae
(nesprávně srůst malých stydkých pysků - obr. 3) není vrozená vada, ale získaný stav, typicky se vyskytující jen v neestrogenizovaném období. Když se sliznice protilehlých partií poševního vchodu nejprve slepí (smegmatem, nečistotou), později pevně srostou.
Vznik synechie je důsledkem nedostatečné či nesprávné hygieny rodidel. Nikdy nevznikne, když matka dívce rodidla 1x denně při omývání lehce roztáhne, oddálí stydké pysky. V současné době se často setkáváme s tvrzením matek, že jim pediatr zakazuje rodidla omývat.
Je to samozřejmě nesprávné, rodidla (s hojnými mazovými žlázkami, se zasychající močí, případně i výtokem) musí být dobře, i když velmi šetrně umývána, pak se synechie nemůže vytvořit.
Pohlavní dospívání
pediatři u nás velmi dobře sledují podle rozvoje sekundárních pohlavních znaků (podle Tannera) a celkového somatického vývoje. V diagnostice opožděného nebo předčasného pohlavního dospívání hraje samozřejmě důležitou roli i dětský gynekolog: kromě celkového vyšetření může rektální palpací, a zejména ultrazvukovým vyšetřením vnitřních rodidel velmi podstatně přispět v diagnostice a často i terapii těchto poruch.
Snad nejvíce ale spolupráce vyplyne v péči o menstruační cyklus -sledováním jeho včasného nástupu i jeho poruch. Menarché v naší populaci nastává obvykle ve stáří 12 a půl roku, ale za fyziologické rozmezí považujeme interval od 10 do 15 let. Pokud dívka do 15 let stáří nezačne menstruovat, hovoříme o primární amenorei a dívka rozhodně musí být gynekologicky vyšetřena.
Gynekolog se přitom orientuje podle rozvoje sekundárních pohlavních znaků: Jsou-li dobře a žensky vyvinuté, pak je amenorea zpravidla způsobena vývojovou vadou odvodných cest pohlavních (nějaká forma atrezie nebo aplazie dělohy apod.).
Pokud je rozvoj sekundárních znaků retardován, pak je na místě vyšetření endokrinologické a následná hormonální léčba, a to nejen kvůli správnému rozvoji vnitřních rodidel jako předpokladu budoucího mateřství, ale i z hlediska kostního metabolismu a správné mineralizace kostry.
Při druhotných znacích se známkami virilizace musíme pátrat po hyperandrogenním stavu. Důvod, proč stanovujeme arbitrážní hranici zahájení menstruace na 15 let, je především v kostním metabolismu: nejintenzivnější mineralizace kostry probíhá u dívek v „teenagerovském“ věku, tedy mezi 12 a 18 lety; aby se však uskutečnila, jsou zapotřebí také estrogeny.
Jestliže dívka v uvedené době dosud není estrogenizována, mineralizace neprobíhá dostatečně a při pozdějším zavedení estrogenové substituce již neproběhne dostatečně, vzniká osteopenie až osteoporóza.
To zdůvodňuje ohraničení primární amenorey věkem 15 let a diktuje to gynekologické vyšetření k určení její příčiny. Menstruační cyklus je řízen souhrou jednotlivých etáží diencefalohypofýzoovariální osy.
Zhruba dva roky po menarché jsou cykly zpravidla anovulační, a proto má dospívající dívka nárok i na nepravidelnosti cyklu. Každá dívka od menarché by si měla o svém krvácení vést grafický záznam v menstruačním kalendáři (obr. 4), aby ona i její lékař měli přehled o cyklu.

Nesmíme totiž tolerovat, aby krvácela příliš silně, příliš často a příliš intenzivně, kdy již jde o dysfunkční děložní krvácení čili metrorrhagia juvenilis. Taková situace je již jednoznačně indikací ke gynekologické péči, která má nejen za úkol krvácení zastavit a napomoci odloučení dysfunkčního endometria, ale také zajistit prevenci recidiv dysfunkčního krvácení cyklickým podáváním gestagenu po dobu minimálně čtvrt roku po zvládnutí metroragie (obr. 5).
Někdy se setkáváme s názorem, že tak mladá dívka přece nebude brát hormony!? Jak by se stejný pochybovač stavěl k výroku, že mladá diabetička přece nebude brát antidiabetika? Samozřejmě ovšem platí, že hormonální léčba musí být individualizovaná, „tailor-made“, tedy nikoli jednoduchou, ale nefyziologickou preskripcí hormonální antikoncepce.
Vrozené vývojové vady rodidel
se obvykle manifestují v dětském věku či spíše v dospívání. S diagnostikou a řešením takových vad nemusí a ani nemůže mít dostatečnou zkušenost gynekolog bez erudice v dětské gynekologii, a proto by mělo být samozřejmé pacientku s podezřením na vrozenou vadu v každém věku poslat k erudovanému dětskému gynekologovi.
Vrozené vady gonád
Pokud se jedná o vrozené vady gonád (dysgeneze gonád, zpravidla geneticky determinované), pak je samozřejmostí spolupráce dětského gynekologa s dětským endokrinologem, zejména tam, kde je stav spojen s poruchou růstu. Hormonální navození pubertálního vývoje by však měl podávat či řídit dětský gynekolog.
Hormonální léčba musí imitovat normální pubertu, tedy začíná minimálními dávkami estrogenů, které se postupně a v kontinuálním režimu zvyšují. Důležité je najít správný okamžik, kdy tento režim opustit a přejít na cyklickou kombinovanou estrogenprogesteronovou substituci.
Pediatři obvykle vyčkávají do prvního krvácení z rodidel, říkají „do menarché“. To ovšem není menarché, ale dysfunkční děložní krvácení z endometria, které je kvůli kontinuálnímu vlivu estrogenů jen proliferované, často hyperproliferované.
Pro správný okamžik zavedení bifazického režimu substituce je důležité sledovat postup estrogenizace nejen na sekundárních pohlavních znacích, ale také pomocí funkční poševní cytologie a opakovaným měřením tloušťky endometria pomocí ultrazvuku.
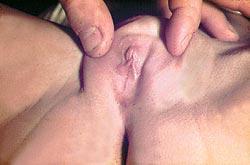
Obr. 3 - Synechia vulvae dorsalis subtotalis
Při vrozených vadách gonád je nutno pátrat po chromozomu Y či SRY genu jako jeho markeru. Takové gonády u fenotypických dívek je nutno považovat za dysgenetická varlata, v nichž poměrně často vzniká gonadoblastom nebo i maligní dysgerminom. Funkční jsou takové gonády bezcenné, takže je co nejdříve po diagnostikování vady odstraňujeme.
Takové gonády mohou být lokalizovány v inguinách nebo ve velkých stydkých pyscích - zpravidla je to u syndromu testikulární feminizace (= syndrom androgenové rezistence). Setkali jsme se bohužel mnohokrát s tím, že při operaci tříselné kýly byly takové gonády považovány za vyhřezlá ovaria a „reponovány“ do břišní dutiny.
To je zásadně nesprávné řešení, mj. i proto, že riziko malignizace varlete se v takových případech zvyšuje, podobně jako je seminom častější u varlat retinovaných: zřejmě tu hraje roli vyšší teplota prostředí, ve kterém se žláza nachází.
Proto naléhavě doporučuji u všech dívek, které se mají podrobit plánované operaci přímé tříselné kýly, která je u dívek méně častá než u chlapců, před operací stanovit karyotyp, a pokud bude mužský, pak při operaci kýly dysgenetická varlata rovnou odstranit.
Vrozené vady odvodných pohlavních cest
u dívek, tedy vady derivátů paramesomefrických Müllerových vývodů, jsou nejčastěji reprezentovány poruchami průchodnosti, tzv. gynatreziemi. První podezření na ně by měl vyslovit neonatolog, když v rodidlech novorozence chybí hlen ze žlázek děložního hrdla.
V pubertě se při začátku cyklu vytvoří retence menstruační krve. Klinický obraz je typický: dívka s dobrým rozvojem sekundárních pohlavních znaků dosud nikdy nemenstruovala, ale má cyklicky se opakující a stupňující se bolesti v podbřišku, které ji nakonec přivedou k lékaři.
Gynatrezie mají tři stupně (obr. 6): nejčastější hymenální nebo retrohymenální atrezii (vzniká haematocolpos) nebo řidčeji se vyskytující parciální aplazii distálního úseku pochvy (vytváří se haematocolpos partialils) nebo vzácnou aplazii pochvy a děložního hrdla (prezentuje se izolovanou hematometrou).

Obr. 4 - Menstruační kalendář
Každý z uvedených stavů se řeší zcela jiným typem operačního postupu, proto je nesmírně důležité stanovit správnou diferenciální diagnózu uvedených tří typů. To lze ale až při vytvoření počínající retence. Proto i v případech, kdy je (třeba již od novorozence) známo, že má děvče gynatrezii,je nutné vyčkat na zahájení menstruace a na první známky retence menstruační krve.
Netrpělivost a nevhodně časné („preventivní“) operační řešení může dívku jen poškodit. Zdvojené vady derivátů Müllerových vývodů se v dětství a dospívání neprojeví, mohou být diagnostikovány až při poruše plodnosti, proto je u dospívajících pacientek zpravidla ani nezjistíme.
Syndrom inkompletního zdvojení vnitřních rodidel vzniká kombinací předchozích dvou. Deriváty Müllerových vývodů nesplynou, a navíc je na jedné straně neprůchodnost s retencí typu hemihaematocolpos nebo hemihaematometra. Diagnostikují se obtížně: přesto, že mají klinické známky vzniku retence, nemyslí se ně, protože dívka z nepostižené strany menstruuje. K diagnóze pomůže současně se vyskytující aplazie ledviny a močovodu na postižené straně.
Proto by každá dívka, u které pediatr zjistí aplazii jedné ledviny, měla být v době začátku puberty preventivně směrována ke gynekologovi, aby se při vytváření retence menstruační krve v postižené straně včas diagnostikoval tento syndrom a byl i včas operačně řešen.
Aplazie dělohy a pochvy
(tzv. sy Rokitanského a Küsterův) je pro dívku i pro její rodiče velmi šokující diagnózou: přijde se na ni zpravidla při pátrání po příčině primární amenorey u dívky s dobře vyvinutými sekundárními znaky. Vývin a funkce vaječníku jsou normální, ale chybějí zmíněné deriváty Müllerových vývodů.
K diagnóze dospějeme gynekologickým vyšetřením s rekto-abdominální palpací a ultrazvukovým vyšetřením. Laparoskopie je pro tuto diagnózu zcela zbytečná. Postižená dívka samozřejmě nikdy nebude menstruovat, nebude moci být těhotná a nemůže mít pohlavní styk.

Obr. 5 - Menstruační kalendář s léčbou juvenilní metroragie↓= injekce malých dávek estrogenu a progesteronu P = progesteron per os jako prevence recidiv dysfunkčního krvácení
To poslední jí můžeme umožnit vytvořením pochvy: začínat bychom měli vždy konzervativně, neoperačně - dilatací (nejprve prstem, pak fantomem a nejlépe Uzlovou dilatační stoličkou).
Teprve tam, kde to z anatomických důvodů není možné nebo je výsledek dilatace nedostatečný, provádíme neoplastiku pochvy. Princip mají všechny metody stejný: vytvořit prostor pro pochvu v řídkém vazivu uro-rektálního prostoru a postarat se o jeho vystlání epitelem.
Z existujících metod dnes dominuje jediná: neoplastika podle Vecchiettiho, která pomocí laparoskopicky zavedených trakčních vlákem vtahuje fantom do poševního prostoru a současně tam vtahuje sliznici poševního vchodu, který novotvořenou pochvu vystýlá. Metoda je rychlá, šetrná a má výborný výsledek: pochva je ihned vystlána dlaždicovým nerohovějícím epitelem poševního typu.
Proto dnes jiné metody již nepoužíváme, a zejména ty, které k vystlání neovaginy používají střevní epitel, považujeme za zcela obsolentní. Vytvoření chybějící pochvy, ať konzervativním či operačním způsobem, však provádíme vždy až v době plné psychosexuální zralosti pacientky, tedy když ona sama již operaci požaduje a je reálné, že brzy po operaci zahájí pohlavní život.

Obr. 6 - Gynatrezie A = hymenální atrezie s haematocolpos B = parciální aplazie pochvy s parciálním haematocolpos C = aplazie pochvy a děložního hrdla s hematometrou
Jak dilatační, tak operační léčba totiž klade na postiženou nároky na nutnou kooperaci, což vyžaduje, aby žena k tomu byla motivována touhou po pohlavním styku. Normální a frekventní pohlavní styk následující co nejdříve je totiž zásadní podmínkou pro trvale dobrý efekt takového řešení.
Vrozené vývojové vady zpochybňující pohlavní zařazení dítěte
ve smyslu intersexů, jsou naštěstí vzácné, ale nesmírně závažné nejen medicínsky, ale i ze sociálně-psychologických hledisek, a musí být proto diagnostikovány i řešeny týmově.
Jejich operační korekce musí především zbavit dítě nápadnosti, obojetnosti rodidel, a pak pacientce umožnit pohlavní život, případně volný odtok menstruační krve a případně i otěhotnění. První fázi korekce musíme provést v útlém věku pacientky (technicky je nejvhodnější mezi 3 a 5 lety stáří, ale rozhodně ještě v předškolním věku).
Část korekce, která má za účel umožnit pacientce pohlavní styk, tedy zpravidla plastiku poševního vchodu s rozšířením distálního úseku pochvy, provádíme však zásadně až v době psychosexuální zralosti. Podobně jako u chybějící pochvy a dělohy musí být pacientka motivována ke spolupráci a musí brzy po operaci zahájit pohlavní život.
Řešit proto vady znemožňující pohlavní život již na hranici dětství a dospívání je předčasné, bez dobrého a trvalého efektu a může nevhodně poznamenat budoucí sexualitu pacientky pro celý další život.
Prof. MUDr. Jan Hořejší, DrSc.
Klinika gynekologie dětí a dospívajících 2. LF UK a FN v Motole, Praha
