Souhrn
Ke klasickému klinickému obrazu rotavirové gastroenteritidy patří horečka 38–40 °C po 2–4 dny, opakované zvracení, vodnaté stolice bez příměsi po dobu 4–5 dnů a nechutenství. Výrazné meteoristické břicho může působit dojmem náhlé příhody břišní. Ke klinicky nejdůležitějším komplikacím patří dehydratace, křeče či sekundární malabsorpce, výjimečně meningoencefalitida.
Riziko hospitalizace s rotavirovou nákazou pro děti z okresu Plzeň-město bylo v roce 2008 propočteno pro děti do 3 let na 1784/100 000, u salmonelóz bylo toto riziko přibližně 8krát nižší. V některých evropských zemích již byla s ohledem na zkvalitnění života dětí zavedena plošná vakcinace proti rotavirovým nákazám (např. Rakousko, Belgie, Lucembursko, Finsko). I po krátkém odstupu od zavedení vakcinace je dokumentován pokles celkové nemocnosti na průjmová onemocnění i výrazný pokles hospitalizace s těmito nemocemi. V České republice se zatím počítá se zařazením do očkovacího kalendáře jen obecně, výhledově; v rámci nadstandardního očkování se proočkovanost nově narozených dětí pohybuje kolem 0,7 %. Podle údajů ze srpna 2008 alespoň 1 dítě očkovalo pouze cca 5 % z více než 1600 oslovených praktických lékařů pro děti a dorost.
Summary
Pazdiora, P., Táborská, J. Current Importance of rotavirus infections, possibilities of vaccination
Basic virological, epidemiological and clinical characteristics of rotaviruses, respectively rotavirus infections are summarized in this article. The transmission of infection occurs mostly through fecaloral route, the possibilities of non-specific prevention are limited. The classical clinical picture of rotavirus gastroenteritis includes fever 38–40 °C for 2–4 days, repeated vomiting, watery stools without any other ingredients for 4-5 days and loss of appetite. Significantly meteoristic abdomen may resemble a sudden abdominal event. Dehydration, convulsions or secondary malabsorption, exceptionally encephalitis belong among clinically most important complications.
The risk of hospitalization with rotavirus infection of children from the district of Pilsen-city in 2008 was calculated to be 1784/100 000 for children under 3 years; the risk of salmonella infection was approximately 8 times lower. Flat vaccination against rotavirus diseases was already introduced in some European countries with regard to improving the quality of live of children (e.g. Austria, Belgium, Luxembourg and Finland).
Even after a short period of time from the introduction of vaccination, a decrease of total morbidity in diarrheal diseases and a significant decrease in hospitalization for these diseases are documented. In the Czech Republic considerations to include rotavirus vaccination into the vaccination calendar are so far just general, it may be included in the future; as a part of above standard vaccination, the vaccination coverage of newborns is around 0.7%. According to data from August 2008, only about 5% of the polled more than 1,600 general practitioners for children and adolescents vaccinated at least 1 child.
Původcem rotavirových infekcí je RNA virus o velikosti 65–70 nm s celkovým počtem 14 známých P sérotypů a 27 P genotypů (nejdůležitější 4 a 8). S ohledem na G sérotypy, jichž je známo 14, jsou nejdůležitějšími sérotypy G1P(8), G2P(4), G3P(8), G4P(8), G9P(8), v posledních letech začínají důležitou úlohu hrát i některé další – odhaduje se existence minimálně 42 různých G/P kmenů s nejrůznějšími kombinacemi sérotypů.(1) Intususcepce (invaginace) vyvolané rotavirovou infekcí lze pravděpodobně přičíst na vrub nestrukturálnímu enterotoxinu NSP-4 (v současnosti známo 6 genotypů), který vyvolává zvýšenou sekreci chloridů do střevního lumen. S ohledem na patogenitu rotavirů je nejdůležitější skupina A.
Genom viru do jisté míry připomíná genom viru chřipky, oproti kterému je však jeho struktura poněkud komplikovanější, s čímž koresponduje i jeho vyšší proměnlivost. Podle nedávno publikované literární rešerše je v Evropě patrná nejvyšší prevalence sérotypů G1 a G4, každým rokem se však objevují další, aktuálnější poznatky o změnách zastoupení jednotlivých sérotypů.(2) Studie REVEAL, která hodnotila prevalenci jednotlivých kmenů napříč sedmi evropskými zeměmi, např. prokazuje na více než tisíci odebraných vzorků sérotyp G1 jako nejčastější ve Španělsku, Velké Británii, Švédsku či Belgii, G4 v Německu a G9 ve Francii a Itálii.
Zajímavostí je, že sérotyp G10 byl popsán pouze ve Španělsku a G12 pouze v Itálii a ve Švédsku. V České republice (dále ČR) byly kromě nejčastějších sérotypů G1 a G4 izolovány také např. G9 i G10.(3) Virus je do prostředí vylučován ve vysokém množství – až 1012/g stolice. Je přitom značně stabilní, odolává pH v rozmezí 3,5–10; při fyziologickém žaludečním pH přežívá kolem 1 minuty. Při pokojové teplotě přežívá aktivní cca 60 minut, hodiny přežívá na rukou. Zmiňována je též výrazná odolnost k běžným dezinfekčním prostředkům. Naopak velmi citlivý je na vysušení.(4) Z výše uvedených důvodů jsou nespecifická preventivní opatření účinná jen omezeně, účinnou prevencí je pouze očkování.
Za zdroj infekce je označován člověk, avšak pro změnu struktury viru je velice pravděpodobně důležitý jiný živočišný druh. Infekční dávka pro děti odpovídá hodnotě 0,9 FFU (focus forming unit), což je 10 virových částic. Vzhledem k množství virů ve stolici a jejich značné odolnosti v prostředí je kontagiozita extrémně vysoká. Základní cestou přenosu je fekálněorální cesta, diskutován je kapénkový či vzdušný přenos. Inkubační doba se většinou uvádí v rozmezí 1–3 dny.
Klinický obraz onemocnění je poměrně variabilní v závislosti na věku. U novorozenců bývá obvykle lehčí, což se vysvětluje přítomností méně virulentních kmenů na novorozeneckých odděleních a také pasivně získanou imunitou prostřednictvím mateřského mléka. Ke klasickému klinickému obrazu manifestní rotavirové gastroenteritidy patří horečka 38–40 °C po 2–4 dny, opakované zvracení, vodnaté stolice bez příměsi (i desítky za den!) po 4–5 dnů a nechutenství. Výrazné meteoristické břicho může působit dojmem náhlé příhody břišní. Vzácněji se může objevit i horečka se zvracením bez rozvoje průjmů.
Z laboratorních nálezů bývají normální markery zánětu (FW, CRP), u těžších případů se zvyšuje hladina urey, kreatininu, prakticky vždy jsou v důsledku parainfekční hepatopatie zvýšeny aminotransferázy, může se rozvinout metabolická acidóza.(4, 5) Ke klinicky nejdůležitějším komplikacím patří dehydratace, křeče či sekundární malabsorpce, výjimečně meningoencefalitida. Bezprostřední příčinou úmrtí může být dehydratace, metabolický rozvrat, srdeční selhání či vdechnutí zvratků. Z hlediska klinického obrazu je třeba zmínit velice často asymptomatický průběh (30–95 %), i během něho je ale infikovaný dlouhodobým zdrojem infekce.
Za pozornost stojí úvahy o vlivu časné infekce na vznik některých autoimunitních onemocnění už v dětském věku. Podstata imunity u rotavirových infekcí stále není jednoznačně objasněna, podmínkou dlouhodobé imunity je několik infekcí prodělaných vesměs během prvních 5 let života – první infekce bývá zpravidla klinicky nejzávažnější.
Celosvětově se udává, že rotavirové infekce jsou příčinou přibližně 2 miliónů hospitalizací a 25 miliónů ambulantních ošetření. Více než 111 miliónů případů však proběhne zcela bez zdravotního ošetření. Smutnou skutečností je odhadovaný poObr. čet úmrtí z této příčiny, který se pohybuje v rozmezí 352 až 592 tisíc úmrtí ročně, tj. 20–25 % úmrtí z důvodu průjmu.(6, 7) V zemích střední a východní Evropy (Maďarsko, ČR, Polsko, Rumunsko, Rusko, Slovensko a Slovinsko) na ně ročně umírá kolem 50 dětí ročně. Přesto je však třeba říci, že skutečný údaj bude velmi pravděpodobně mnohem vyšší, neboť v době, kdy byla data pro tuto studii shromažďována, byla surveillance a hlášení těchto infekcí zejména v některých zúčastněných zemích naprosto nedostačující.(8)
Podle evidovaných údajů jsou úmrtí u nás v souvislosti s rotavirovou infekcí výjimečná, podle údajů z Epidatu v letech 2002–2008 v ČR zemřelo na rotavirovou gastroenteritidu 6 osob (3 ve věku do 18 měsíců, 3 ve věku nad 82 let). Zde je třeba kriticky připomenout, že zejména úmrtí v rámci epidemií v psychiatrických léčebnách, domovech důchodců a jiných zařízeních sociální péče nejsou vždy důsledně laboratorně vyšetřována. Onemocnění má sezónní charakter (maximum v zimních a jarních měsících – únor až duben), častěji postihuje chlapce. Výskyt je však celoroční (Obr.).
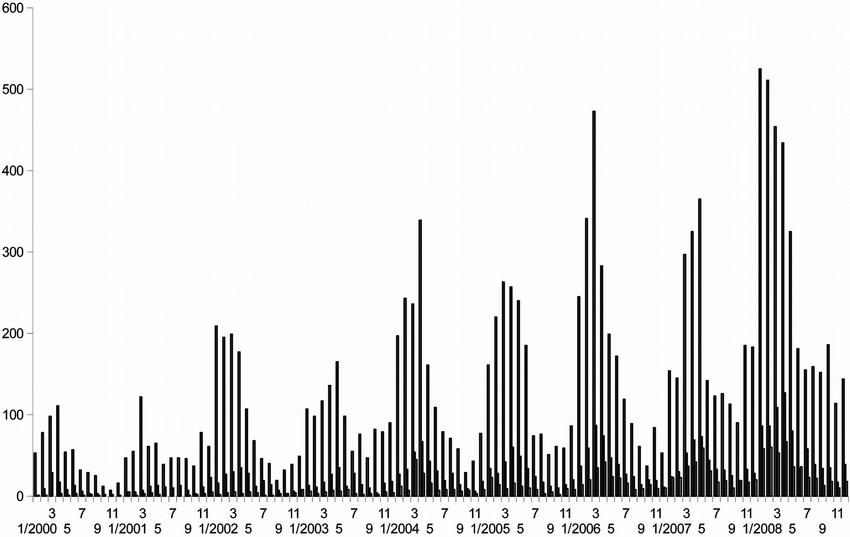
Z dlouhodobých epidemiologických dat je zřejmý vyšší výskyt ve dvouletých cyklech (v r. 2010 lze očekávat další významný epidemický výskyt). Tato sezonalita je typická zejména pro děti ve věku do 5 let, avšak zřejmá je i u jiných věkových kategorií. V této souvislosti je třeba zdůraznit, že zvýšený výskyt rotavirových infekcí v populaci se objevuje paralelně se souběžným nárůstem chřipkových onemocnění a onemocnění způsobených RS virem, důsledkem je enormní zatížení ambulantních i lůžkových oddělení v krátkém časovém úseku roku. Rotaviry jsou také důležitým původcem nozokomiálních infekcí – zde je ale charakter sezónního výskytu potlačen. Při celoročním šíření na dětských odděleních nejsou výjimečná ani sekundární onemocnění zdravotnických pracovníků, mediků, ale i společně hospitalizovaných matek malých dětí.
K diagnostice se nejčastěji používá přímá diagnostika (imunochromatografie, latexová aglutinace, ELISA, elektronová mikroskopie). Nepřímá diagnostika je důležitá především pro sledování hladin protilátek v populaci a samozřejmě též pro hodnocení imunogenity používaných vakcín – opět se jedná o metodu ELISA, virus-neutralizační test. Podle údajů z databáze Epidat byly rotavirové infekce v roce 2008 příčinou 11,0 % všech hlášených gastroenteritid (u dětí do 5 let 21 %!). Skutečný podíl je ale jistě mnohem vyšší. Převážná většina nákaz byla hlášena na základě laboratorního vyšetřování vesměs hospitalizovaných dětí a při objasňování epidemických výskytů. Informace o počtech ambulantních onemocnění nejsou rutinně získávány nejen u nás, ale ani v dalších zemích.
Vzhledem k tomu, že oficiálně je hlášena jen určitá část nákaz, poskytují přesnější informace zatím laboratorní údaje. Z výsledků 81 laboratoří v ČR byla v roce 2008 pozitivita rotavirů, resp. jejich antigenů, prokázána jednou z výše uvedených metod u 19,1 % odebraných vzorků (n = 31 680), přičemž k diagnostice byla nejčastěji využívána imunochromatografie. Je více než zřejmé, že různé metody mohou poskytovat různé výsledky – největší senzitivitu v tomto ohledu přináší ELISA s elektronovou mikroskopií, následovaná imunochromatografií a latexovou aglutinací. Důležitý je odběr nativní stolice v prvních dnech onemocnění, při delším odstupu citlivost diagnostických postupů klesá.
Z údajů infekční kliniky Fakultní nemocnice v Plzni je zřejmé odhalení příčiny gastroenteritidy u 73,8 % hospitalizovaných dětských pacientů v r. 2008. Z tohoto počtu více než polovinu tvořily rotavirové infekce s největší záchytností u dětí ve věku od 7 do 60 měsíců, kdy prakticky každé druhé vyšetřené dítě s gastroenteritidou bylo hospitalizováno právě kvůli rotavirové gastroenteritidě. Naproti tomu salmonelové infekce byly diagnostikovány jen u 6,2 % hospitalizovaných dětí (Tab.).
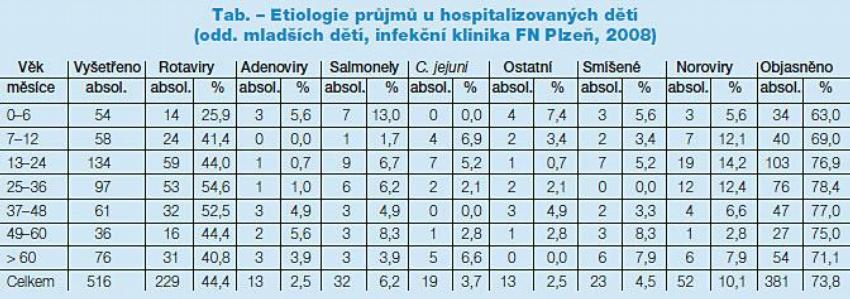
Riziko hospitalizace s rotavirovou nákazou v roce 2008 pro děti do 3 let věku z okresu Plzeň-město bylo 1784/100 000, u salmonelóz bylo toto riziko přibližně 8krát nižší (231/100 000 dětí do 3 let a rok). Analogická situace byla zjištěna i u plzeňských dětí do 5 let – s rotavirovou gastroenteritidou bylo hospitalizováno 1468/100 000 dětí a rok, se salmonelózou 219/100 000 dětí a rok. Kumulované riziko hospitalizace od narození do 5. roku věku je 1 : 26.
V rámci Evropské unie je incidence hospitalizace dětí do 5 let z důvodu rotavirové infekce udávána hodnotou 370/100 000 dětí a rok, což by v absolutních číslech pro ČR znamenalo 2165 hospitalizací a 17 333 ambulantních ošetření.(9) Reálná situace v ČR je však podle laboratorních údajů z r. 2008 téměř dvojnásobně vyšší – 4066 hospitalizací, 35 528 ambulantních ošetření. Podle výsledků recentních studií odpovídají ale i tyto hodnoty situaci v řadě západoevropských zemí.
V Evropské unii byly postupně registrovány 2 rotavirové vakcíny – RotaTeq (Sanofi Pasteur MSD) a Rotarix (GlaxoSmithKline Biologicals a. s.). Obě tyto vakcíny jsou určeny pro perorální aplikaci v prvních měsících života. Pentavalentní vakcína RotaTeq má třídávkové schéma; 1. dávka se aplikuje od 6 do 12 týdnů života (u očkovaných proti TBC od 9. týdne – podle doporučení České vakcinologické společnosti ČLS JEP), 2. dávka za další 4–10 týdnů, 3. dávka za další 4–10 týdnů – očkování musí být ukončeno nejpozVěk ději do věku 26 týdnů. Vakcína může být aplikována i předčasně narozeným dětem. Monovalentní očkovací látka Rotarix se podává ve dvou dávkách, 1. od věku 6 týdnů.
Mezi 1. a 2. dávkou by měl být interval minimálně 4 týdny, očkovací schéma musí být dokončeno do 24. týdne věku. Obě vakcíny mohou být aplikovány současně s běžně užívanými vakcínami v dětském věku, tj. s hexavakcínou, konjugovanou pneumokokovou vakcínou, živou i neživou poliovakcínou, s vakcínou proti virové hepatitidě B, hemofilovou monovakcínou apod.(10,11) Účinnost vakcín je velmi vysoká (vzhledem k rozdílné metodice jejího stanovení ji nelze porovnávat). U vakcíny RotaTeq je podle oficiální dokumentace udávána za dobu až 3 let po vakcinaci 94,4% účinnost při snížení počtu hospitalizací a návštěv pohotovosti kvůli rotavirové gastroenteritidě (pro sérotypy G1-G4). Protektivní účinnost vakcíny Rotarix proti rotavirové gastroenteritidě vyžadující hospitalizaci je v 2. roce života udávána 92,2 %.
Kromě zdravotních důsledků mají tyto infekce ve vyspělých státech závažný ekonomický dopad, ať už v souvislosti s přímými náklady spojenými s léčbou, tak nepřímými náklady – pracovní neschopnost, ušlý zisk rodičů či opatrovatelů atd.(12) V některých evropských zemích již byla s ohledem na zkvalitnění života dětí zavedena plošná vakcinace proti rotavirovým nákazám (např. Rakousko, Belgie, Lucembursko, Finsko), v mnoha dalších se plánuje její zavedení v nejbližších 2 letech. I po krátkém od
stupu od zavedení vakcinace je dokumentován pokles celkové nemocnosti na průjmová onemocnění i výrazný pokles hospitalizace s těmito nemocemi.(13)
Zcela rozdílný přístup je k očkování proti rotavirovým infekcím zatím u nás – o pravidelném očkování celé dětské populace se uvažuje jen obecně, výhledově. V rámci nadstandardního, placeného očkování se proočkovanost nově narozených dětí pohybuje kolem 0,7 %. Podle údajů ze srpna 2008 alespoň 1 dítě očkovalo pouze cca 5 % z více než 1600 oslovených praktických lékařů pro děti a dorost. Lze jen závidět slovenským dětem, kde se proočkovanost v roce 2008 pohybovala kolem 9 %.(14) Připomenout je třeba doporučení evropských odborných společností: “Rotavirus vaccination is recommended for the individual protection of healthy infants in Europe”.(15)
Práce byla podpořena výzkumným záměrem MSM 0021620819.
Poděkování za poskytnutí celostátních dat patří MUDr. Č. Benešovi ze SZÚ v Praze, spolupracujícím laboratorním pracovníkům, pí. J. Čechové z Ústavu epidemiologie LF UK v Plzni za zpracování dat.
O autorovi: 1Doc. MUDr. Petr Pazdiora, CSc., 2MUDr. Jana Táborská, Ph. D.
1Univerzita Karlova v Praze, Lékařská fakulta v Plzni, Ústav epidemiologie 2Fakultní nemocnice Plzeň, Infekční klinika
e-mail: pazdiora@fnplzen.cz

