Co je EMG vyšetření?
Elektromyografie (EMG) je vyšetřovací metoda, která slouží k zachycení elektrické aktivity svalů a nervů, jejichž činnost dané svaly řídí. Lékařům pomáhá určit přítomnost poškození svalové tkáně, odhalit poruchy nervového vzruchu a zhodnotit celkový funkční stav pohybového systému včetně nervových kořenů, periferních nervů i efektivity nervosvalového přenosu.
Co se dozvíte v článku
Svaly fungují na základě příkazů, které k nim přichází z centrální nervové soustavy prostřednictvím jednotlivých nervů. Ty vedou signály v podobě elektrických impulsů, a jakmile se vzruch dostane na místo kontaktu s konkrétním svalem (s nervosvalovou ploténkou), dojde ke změně elektrické rovnováhy ve svalových buňkách, čímž vzniká pohyb.
Pokud u pacienta došlo k poranění nervu, lékař pomocí EMG vyšetření dokáže určit přesnou lokalizaci problému a rozsah jeho postižení. Měření elektrické aktivity svalů pak často odhalí i příčinu obtíží, ať už se jedná o svalovou slabost, mimovolní záškuby nebo ochrnutí. Špatná funkce svalů přitom může být dána úrazem, zánětem, nadměrným tlakem nebo třeba vrozeným onemocněním.
Elektromyografie se tedy používá především pro diagnostiku jakýchkoliv poruch nervosvalového aparátu. Jedná se hlavně o muskulární dystrofie (onemocnění svalů), postižení nervů a problémy při nervosvalovém přenosu. Tato metoda ovšem dokáže zjistit také poruchy centrální nervové soustavy. Výsledkem vyšetření je poté graf označovaný jako elektromyogram či EMG křivka.
Typy elektromyografie
Podstatou vyšetření je měření elektrických potenciálů, které vznikají v důsledku činnosti kosterní svaloviny, tedy záměrnou aktivací svalu nebo vlivem podráždění periferního nervu. Vzniklý vzruch se pak šíří nervovým vláknem, aktivuje svaly a způsobuje vznik svalového záškubu. Svalové odpovědi se ovšem při poškození nervu či svalu mění, což dokáže EMG vyšetření rychle odhalit.
K měření akčního potenciálu (vzruchu) se používá přístroj označovaný jako elektromyograf, který je opatřený elektrodami, stimulátorem, zesilovačem, procesorem a obrazovkou. Podle charakteru pacientova onemocnění přitom lékaři mohou zvolit jednu ze dvou různých technik, kam patří:
- jehlová elektromyografie – používají se jehlové elektrody zavedené skrze kůži do svalu,
- stimulační elektromyografie – používají se povrchové elektrody umístěné na kůži nad bříškem svalu.
Náhled do historie
Pokud jde o historické souvislosti, zvýšený zájem o studium svalových pohybů byl zaznamenán již v průběhu renesance, kdy se tomuto tématu věnoval například Leonardo da Vinci nebo takzvaný otec moderní anatomie Andreas Vesalius. První dedukci ohledně elektrické aktivity svalstva pak zdokumentoval v 2. polovině 17. století italský lékař a přírodovědec Francesco Redi.
Zkoumáním toho, jaký je vztah mezi elektřinou a svalovou kontrakcí, se později zabýval italský lékař a fyzik Luigi Galvani. Ten roku 1791 depolarizoval svaly žabího stehýnka prostřednictvím kontaktu s kovovou tyčí. Že se nejednalo o projev živočišné elektřiny, ale šlo o elektrochemický článek, kterým po uzavření obvodu prochází elektrický proud, objevil v roce 1793 Alessandro Volta, což později vedlo k vývoji galvanických článků.
Roku 1820 sestavil Schweigger první galvanometr a s použitím jeho vylepšené verze o 24 let později Carlo Matteucci dokázal, že svaly produkují elektrický proud. Ke snímání signálu se nejprve používaly drátěné elektrody, později ale přišly na řadu kovové plošné elektrody a na ně navázal objev katodové trubice. Za použití osciloskopu založeného na principu katodové trubice pak H. S. Gasser a J. Erlanger dostali roku 1944 Nobelovu cenu za fyziologii.
Snaha zaznamenat signál z dysfunkčního svalu se poprvé roku 1928 vyplatila Proebsterovi, který vyšetřoval pacienta trpícího obrnou periferního nervu. Výraznější rozmach klinické myografie ovšem přineslo až používání jehlové elektrody, kterou vynalezli Adrian a Bronk. Tento krok totiž umožnil sledování aktivity, která souvisí s činností jednotlivých svalových vláken.
Elektromyografické jehly se během 50. a 60. let 20. století podařilo ještě zdokonalit, za což je zodpovědný F. Buchthal. Skupina ruských inženýrů pod vedením Kobrinského později uvedla návrh elektronické protézy ruky, kterou ovládají myoelektrické signály.
Podstoupili jste již EMG vyšetření?
Kdy se EMG vyšetření používá?
Spektrum zdravotních problémů, které postihují periferní nervový systém či kosterní svalstvo, je velmi široké. Indikací k elektromyografii tedy může být celá řada různých onemocnění, přičemž rozhodnutí, zda je EMG vyšetření nutné, spadá do kompetencí neurologa. Samotný test pak provádí lékař, který je specialistou v elektromyografické problematice.
Pacient potřebuje k elektromyografii lékařské doporučení (ideálně od neurologa), které by mělo obsahovat jeho anamnézu, subjektivní popis obtíží, s nimiž se potýká, i objektivní nález. Kromě toho zde musí být jasně stanoveno, co je potřeba vyšetřit. Podle toho se pak lékař zaměří na stimulační EMG, nebo zvolí jehlovou EMG.
V dnešní době je podle lékařů jednou z nejčastějších indikací pro vyšetření EMG karpální tunel. Tento zdravotní problém, který se odborně označuje jako syndrom karpálního tunelu, představuje poměrně běžné onemocnění ruky. Za rozvoj obtíží je zodpovědný útlak nervu označovaného jako nervus medianus při jeho průchodu pod zesíleným zápěstním vazem.
Dalším důvodem, který může vést k odeslání pacienta na EMG vyšetření, je podezření na radikulopatii, což je porucha projevující se postižením nervových kořenů. Kromě toho se ovšem elektromyografie provádí také u tetanie, což je dnes velmi častá zvýšená nervosvalová dráždivost, která může být způsobena třeba nedostatkem hořčíku a vápníku, renální insuficiencí, dlouhodobým užíváním některých léků nebo respirační alkalózou.
Nezastupitelné místo pak mívá elektromyografie také v rámci diagnostiky a sledování průběhu léčby kostních nárůstů či vyhřezlé meziobratlové ploténky, kdy dochází k útlaku nervového kořene. Nejčastěji si přitom pacienti stěžují na postižení krčních a bederních nervových kořenů, což se projevuje brněním, necitlivostí nebo bolestí šířící se z oblasti páteře do horní či dolní končetiny.
Indikace k EMG vyšetření:
- syndrom karpálního tunelu,
- radikulopatie (postižení nervových kořenů),
- přítomnost osteofytů (kostní nárůsty),
- vyhřezlá meziobratlová ploténka,
- tetanie (zvýšená nervosvalová dráždivost),
- degenerativní onemocnění páteře.
Kromě potvrzení výše zmíněných obtíží může EMG vyšetření odhalit také poškození svalové tkáně (svalová dystrofie), poruchy nervového vzruchu, jako je amyotrofická laterální skleróza (Lou-Gehrigova choroba), poruchy nervosvalového přenosu, kam patří myasthenia gravis nebo Lambert-Eatonův syndrom, či postižení periferního nervového systému (například polyneuropatie).
Co se týče kontraindikací, problém může nastat třeba u pacientů s kardiostimulátorem. Z toho důvodu je nutná konzultace s kardiologem, přičemž pacient musí k EMG vyšetření dorazit se zprávou, která jeho provedení povoluje. Dále by si měli lékaři dát pozor na použití jehlové EMG u pacientů na antikoagulační terapii (užívání Warfarinu nebo jiných léčiv). Postup je pak individuální a závisí na zdravotním stavu pacienta.
Jak se připravit na EMG vyšetření?
Elektromyografické vyšetření od pacientů nevyžaduje žádnou speciální přípravu. Můžete normálně jíst, pít a užívat veškeré předepsané léky. Vyšetřovanou část těla by si ovšem pacient ráno před elektromyografií neměl mazat krémem, tělovým mlékem ani jinými přípravky na pokožku. EMG vyšetření dolních končetin se pak provádí vleže, elektromyografie horních končetin zase vsedě.
Jak probíhá EMG vyšetření?
Průběh samozřejmě závisí na tom, o jaký typ elektromyografie se v daném případě jedná. Ten lékaři volí dle požadovaného cíle vyšetření, který se u jednotlivých pacientů může výrazně lišit. Důležité je také poznamenat, že vyšetření pacienta nijak neomezuje a po jeho skončení se normálně může věnovat běžným činnostem.
Kondukční studie
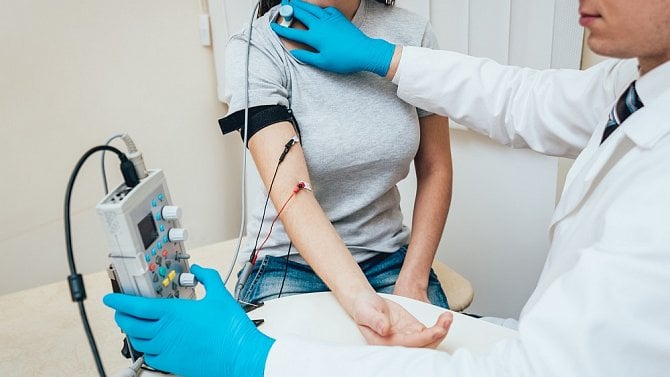
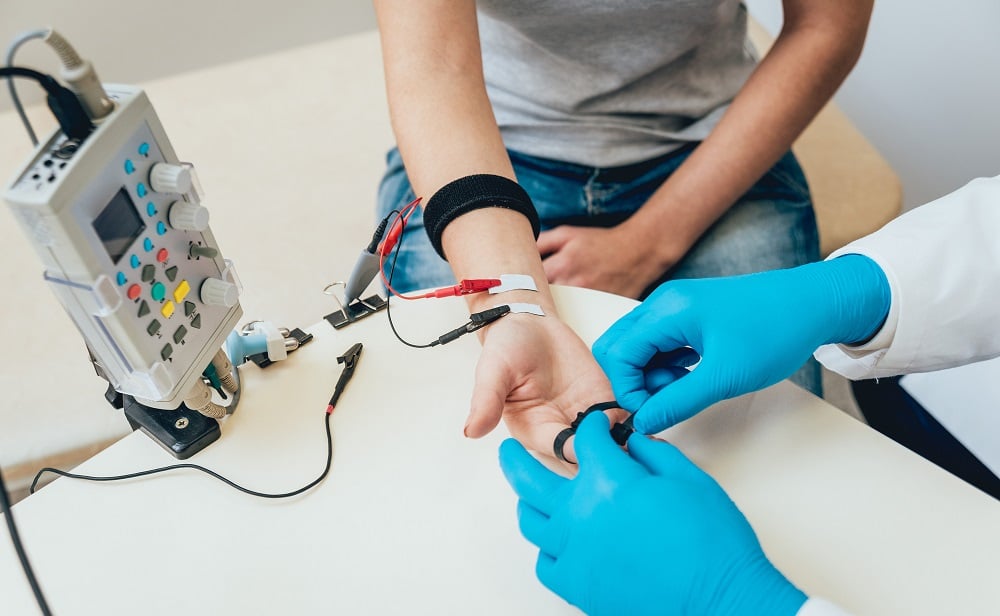
První z možností, jak se elektromyografie provádí, je studie nervového vedení označovaná také jako kondukční studie. Ta měří rychlost vedení akčního potenciálu ve stimulovaném nervu a soustředí se také na velikost elektrické odpovědi na danou stimulaci ve svalu nebo na jiném místě nervu.
Vyšetření se provádí pomocí registračních (snímacích) a stimulačních elektrod, které jsou připojené na zdroj elektrických impulsů, ale také na záznamové a zobrazovací zařízení. Snímací elektroda bývá přilepená na kůži pacienta povrchovou elektrodou, přičemž po připevnění dochází ke stimulaci nervu malým elektrickým impulsem, jenž vyvolá jemný záškub ve svalu.
Pacienti často mívají strach, že je EMG vyšetření bude bolet, že budou pociťovat velké nepohodlí nebo že nebudou schopní elektromyografii vydržet. Stimulace nervu bývá většinou nebolestivá, ale mohou se objevit nepříjemné pocity, jako když dojde ke kontaktu s elektrickým ohradníkem. Nemělo by se však jednat o žádné velké bolesti, které by pacient nebyl schopný zvládnout.
Cílem kondukční studie je porovnat rychlost vedení v nervu nebo velikost potenciálu (elektrická odpověď ve svalu) s věkovou normou. Zaznamená-li lékař abnormální hodnoty, může to potvrdit předchozí domněnku o poškození vyšetřovaného nervu prostřednictvím úrazu, dlouhodobého tlaku, zánětu či toxických látek. Na vině ovšem může být i porucha látkové výměny.
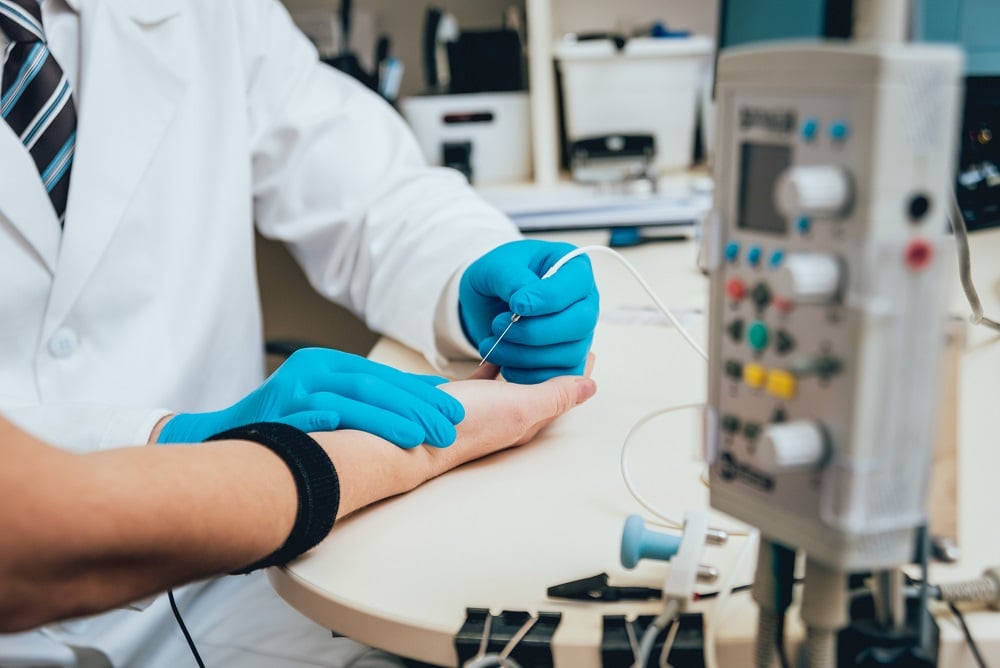
Jehlová elektromyografie
Tento druh EMG vyšetření měří charakteristiky akčních potenciálů motorických jednotek, což jsou soubory svalových vláken, které jsou zásobené jedním nervovým vláknem. Na rozdíl od předchozí metody zde dochází k zanoření snímací elektrody do svalu. Žádné velké riziko krvácení ani zanesení infekce ovšem nehrozí, jelikož jsou používané jehly vždy sterilní.
Ani v případě jehlové EMG se pacienti nemusí obávat žádné velké bolesti. Jehlová elektroda se vpichem zavádí do příslušného svalu, což skoro vůbec nebolí, protože příslušné jehly jsou velice tenké (podobné těm inzulínovým). Z toho důvodu by pacient měl pocítit pouze lehké štípnutí, jako je tomu třeba během očkování. Změnou polohy jehly ve svalu pak lékaři vyhledávají optimální pozice pro záznam akčních potenciálů.
Cílem jehlové elektromyografie je porovnat různé parametry akčních potenciálů motorických jednotek s věkovou normou. Pokud vyšetření prokáže abnormální hodnoty, je možné potvrdit poškození vyšetřovaného svalu při postižení zásobujícího nervu. Jde například o postižení vláken nervových kořenů, pletení nebo periferních nervů, ale může se jednat také o postižení samotného svalu, což má na svědomí zánět, toxická látka nebo porucha látkové výměny.
Jak dlouho trvá vyšetření EMG?
Pacienty často zajímá hlavně to, jaká je u EMG délka vyšetření. Vždy ovšem záleží na tom, co je nutné pomocí elektromyografie vyšetřit, protože někdy stačí prozkoumat jeden nerv, ale jindy lékař musí zhodnotit stav většího množství nervů. U některých pacientů tak vyšetření trvá 15 minut a u jiných zase 60 minut.
A kdy budete vědět, jak elektromyografie dopadla a zda je nutné obávat se nějakých zdravotních komplikací? Předběžný výsledek vyšetření by měl lékař oznámit pacientovi ihned po skončení testů, ale v případě sporných nálezů může být nutné provést další vyšetření.
Zdroje: vysetreni.vitalion.cz, fnmotol.cz, wikiskripta.eu