Co je pemfigus?
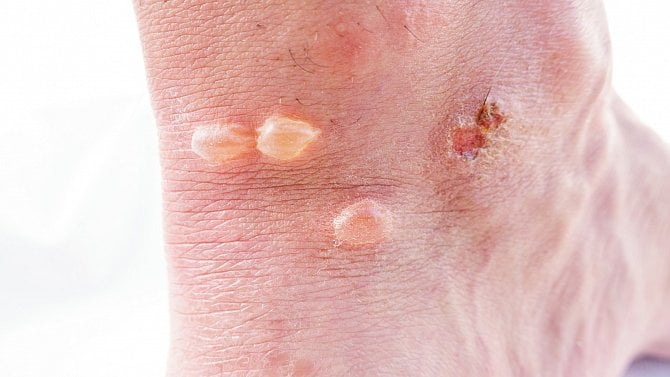
Pemfigus (pemphigus) je vzácné autoimunitní onemocnění, které se vyznačuje tvorbou intraepidermálních puchýřů na kůži i sliznicích po celém pacientově těle. Tato chronická choroba přitom existuje v několika různých formách, které se navzájem liší svými projevy, konkrétní lokalizací puchýřů, ale i tím, kdy přesně vznikají a koho nejčastěji postihují.
Co se dozvíte v článku
Přestože pemfigus není mezi lidmi příliš známý, jedná se o velice závažnou chorobu, kterou lze zařadit mezi život ohrožující dermatózy. Může se objevit prakticky kdykoliv a stejnou měrou se s tímto problémem potýkají muži i ženy. Častěji ovšem postihuje jedince středního nebo staršího věku (typicky se objevuje u pacientů ve věku od 30 do 60 let).
Svou roli zde ovšem mohou hrát i další faktory, jako je například pacientův geografický a etnický původ. Podle výzkumů se pemfigus údajně častěji vyskytuje u židovské populace, dále pak u jedinců pocházejících ze Středního východu nebo třeba u osob žijících v jihovýchodní Evropě, Brazílii a Tunisku. Kromě toho je ale nutné vzít v potaz také genetické predispozice a užívané medikamenty.
Dané onemocnění naštěstí není příliš obvyklé a zároveň není nakažlivé, takže se nemusíte bát, že by se na vás pemfigus při kontaktu s nemocnou osobou přenesl. Jeho vznik nicméně není možné předvídat, ačkoliv někteří lékaři předpokládají, že zvýšené riziko hrozí pacientům, kteří současně trpí jinou autoimunitní chorobou, jako je například myasthenia gravis. [1, 2, 3, 4, 5, 6]
Příčiny onemocnění
Za rozvoj pemfigu je zodpovědná reakce pacientova imunitního systému proti vlastním buňkám. Vlivem neznámého spouštěcího mechanismu přitom dochází k tvorbě autoprotilátek třídy IgG nebo IgA, které bojují proti strukturám dermozomu, což je buněčný spoj, jenž drží pohromadě jednotlivé buňky epitelu (funguje tedy podobně jako lepidlo).
Imunitní systém pacienta, který se potýká s pemfigem, vytváří protilátky proti desmogleinům, desmocolinům a podobným látkám. Poškození desmozomu pak způsobí rozvolnění keratinocytů, což znamená, že buňky u sebe nedrží tak, jak mají. Odborný termín používaný pro oddělení buněk vlivem poškození mezibuněčných spojů v horní vrstvě pokožky je akantolýza. Jejím důsledkem je tvorba puchýřů vyplněných mezibuněčnou tekutinou s uvolněnými keratinocyty, které se velice špatně hojí.
U primárně slizničních puchýřů lze obvykle prokázat přítomnost protilátek proti desmogleinu 3, zatímco u primárně kožní formy pemfigu se objevují protilátky proti desmogleinu 1. Cílem autoimunitní reakce nicméně mohou být i cholinergní receptory. Podle cílových antigenů a celkového klinického obrazu onemocnění pak lékaři rozlišují několik specifických typů pemfigu.
Ve většině případů není jasné, co onemocnění u konkrétního pacienta spouští. Výzkum ovšem naznačuje, že svou roli zde mohou hrát genetické i environmentální faktory. Vzácně pak mohou mít daný stav na svědomí užívané léky, kam se řadí například penicilin, antibiotika, piroxikam, nesteroidní protizánětlivá léčiva používaná při revmatoidní artritidě nebo léky na vysoký krevní tlak. [7, 8, 9, 10]
Jaké má pemfigus příznaky?
Pemfigus se typicky projevuje tvorbou puchýřů na kůži, ale také na sliznicích dutiny ústní, očí, nasofaryngu, laryngu nebo genitálu. Kromě toho se objevují i pustulózní, vegetující projevy, přičemž někdy dochází také k postižení sliznic trávicího traktu a plic. Jednotlivé symptomy se pak mohou lišit v závislosti na konkrétní formě onemocnění, přičemž ty těžké bývají bez léčby smrtelné.
Puchýře na pokožce a na sliznicích jsou naplněné tekutinou a poměrně měkké, takže snadno praskají a zanechávají po sobě otevřené vředy. Pro pacienta bývá tato situace bolestivá, přičemž postižené místo postupně vlhne a tvoří se na něm mazlavé zapáchající strupy. Prasklé puchýře jsou navíc mnohem náchylnější k infekci a bez léčby se mohou rozšířit na velké plochy těla.
Hlavní postižené oblasti:
- ústa a hrdlo,
- obličej (tváře, oči, nos),
- vlasatá část hlavy,
- pohlavní orgány,
- podpaží,
- hruď,
- záda.
Kromě typických slizničních a kožních projevů se pak u těžších forem onemocnění často objevují také celkové příznaky, kam patří například zvýšená teplota, schvácenost, zimnice, třes, celková únava, bolesti svalů nebo bolesti kloubů. Některé varianty dané choroby ale způsobují pacientům i respirační potíže v podobě bronchiolitis obliterans.
Samy o sobě nejsou puchýře způsobené pemfigem smrtící, ale mohou mít na svědomí velice nepříjemné zdravotní komplikace, které pacienta ohrožují na životě. Jedná se například o situace, kdy puchýře prasknou a dojde k jejich infikování bakteriemi. Infekce se následně může rozšířit také do pacientova krevního oběhu, což se označuje jako sepse.
Dalším rizikem, které může člověka ohrozit, je podvýživa a dehydratace. To bývá důsledkem vzniku bolestivých vředu v ústech a hrdle, které způsobí, že se pacient není schopný normálně najíst ani napít. Kromě toho zde ale svou roli hrají také vedlejší účinky některých léků, které se používají například k léčbě vysokého krevního tlaku nebo infekce. [11, 12, 13, 14, 15, 16]
Typy onemocnění
V závislosti na tom, jaké jsou klinické projevy pemfigu, kde se objevují nepříjemné puchýře a jaké struktury pacientův organismus napadá, lékaři rozlišují několik specifických forem tohoto onemocnění. Aby bylo možné nasadit vhodnou léčbu, je tedy nutné odhalit, o jaký konkrétní typ pemfigu se v pacientově případě jedná.
Pemphigus vulgaris
Nejznámější a zároveň nejčastěji diagnostikovanou formou je pemfigus vulgaris. Jde o získané, chronické autoimunitní onemocnění, kde protilátky (konkrétně imunoglobuliny typu G) napadají desmoglein 3. V rámci akantolýzy pak dochází k tvorbě intraepidermálních puchýřů, což znamená, že se buňky pokožky oddalují a vzniklé prostory se plní tekutinou.
Puchýře a buly (puchýře větší než 5 milimetrů) se v tomto případě nejčastěji objevují v dutině ústní, ale i na dalších místech. Mohou vznikat prakticky kdekoliv na kůži i na sliznicích, zatímco vnitřní orgány zůstávají nedotčené. Puchýře přitom mívají čirý obsah, který se později zakalí. Jejich okolí se pak zanítí, puchýř praskne a zanechá po sobě erozi.
Postižené místo se postupem času mění na vlhké, mazlavé strupy šedavé barvy, které silně zapáchají. Ačkoliv nesvědí, pacienti si většinou stěžují na nepříjemné pálení a silné bolesti. Puchýře se navíc začínají rychle šířit do okolí a dochází k postižení okolní pokožky, kterou pacient může bez větší námahy (pouze mírným tlakem) setřít až na erozi. To se pak označuje jako přímý Nikolského příznak.
U lehčích případů zůstává onemocnění lokalizované v ústní dutině, zatímco u těžších forem se v řádu týdnů až měsíců rozšíří také na další sliznice, kam patří genitál, spojivky, nosohltan, hrtan, jícen a rektum. Typické je i postižení kůže v oblasti obličeje, kštice, hrudní kosti a zad, přičemž někdy bývá zasažen celý trup včetně horních a dolních končetin a dokonce i nehtových lůžek.
Přestože na místech erozí nevznikají jizvy, brzo se objevují nové puchýře, které se rozvíjí nárazově (tedy v opakujících se atakách). Pokud se nachází v ústní dutině, mezi charakteristické příznaky patří silný zápach z úst nebo zvýšené slinění. Malignější formy onemocnění pemfigus vulgaris pak mohou končit smrtí, a to z různých důvodů.
Co se týče možných komplikací, pemfigus vulgaris může u pacienta vyvolat ztrátu hmotnosti a podvýživu kvůli nepříjemným bolestem při konzumaci jídla nebo nápojů. Puchýře a vřídky se mohou infikovat, což často vede k život ohrožující sepsi. Kromě toho pak hrozí zvýšený výskyt zubních kazů a onemocnění dásní, ale i rozvoj bolestí při intimním styku nebo při vyprazdňování.
Pemphigus vegetans
V tomto případě se jedná o mírnější a chroničtější variantu onemocnění pemphigus vulgaris, která se ovšem může v tuto chorobu postupem času rozvinout. Pemfigus vegetans se přitom objevuje hlavně v místech vlhké zapářky, kde dochází ke tření kůže. Puchýře tak najdete třeba v oblasti třísel, ale vyskytnout se mohou také v okolí úst nebo řitního otvoru. Silně zapáchají a později mohou splývat v bradavičnaté plochy. Pacient se navíc může sekundárně nakazit kvasinkami.
Pemphigus foliaceus
Pokud se u pacienta rozvine forma nemoci označovaná jako pemfigus foliaceus, většinou bývá postižena pouze pokožka a sliznice jsou potíží ušetřeny. Pacientův organismus totiž vytváří protilátky proti desmogleinu 1, jenž se vyskytuje pouze ve vrchní vrstvě kůže. Puchýře pokrývají větší plochy pokožky, kde se tvoří krusty a vrstvené šupiny. Nemoc pak může nabývat podoby olupující se erytrodermie, přičemž nemocný pociťuje hlavně nepříjemné svědění.
Pemphigus erythematosus
Dalším typem onemocnění je pemfigus erythematosus neboli Senear-Usher syndom. Jedná se vlastně o lokalizovanou variantu formy pemfigus foliaceus, kde je možné zaznamenat pozitivní ANA (antinukleární) autoprotilátky. U pacienta pak dochází ke vzniku symetrických, numulárních ložisek, která pokrývají pevně lpějící krustoskvamy.
Endemický pemphigus
Sem patří dvě konkrétní formy tohoto onemocnění, a sice brazilský fogo selvagem a tuniský pemfigus. Obě dvě jsou přitom antigenně identické s pemphigus foliaceus.
Pemphigus herpetiformis
Méně častou variantou je herpetiformní pemfigus, který se dá jen s obtížemi odlišit od podobných kožních onemocnění, jako je dermatitis herpetiformis nebo slizniční pemphigoid. Pacienta v tomto případě trápí silně svědící puchýře, které se slévají do větších celků.
Paraneoplastický pemphigus
Nejméně častou formou je paraneoplastický pemfigus, jenž představuje doprovodný jev některých druhů rakoviny, konkrétně určitých lymfomů a Castlemanovy nemoci. Tato varianta obvykle postihuje rty, ústní dutinu a jícen, ale někdy bývají zasaženy také plíce. Objevuje se uzavírající zánět bronchiolů známý jako bronchiolitis obliterans.
Kromě výše zmiňovaných symptomů má paraneoplastický pemfigus v klinickém obraze také těžkou erozivní stomatitidu, faryngitidu a postižení očních spojivek. Puchýře se objevují na pokožce a zasaženy bývají také dlaně. Rozvoj daných komplikací přitom v některých případech předchází samotné diagnostice rakoviny a po odstranění nádoru mohou slizniční léze postupně vymizet.
IgA pemphigus
V tomto případě jsou za rozvoj onemocnění zodpovědné autoprotilátky třídy IgA. Na pacientově pokožce se pak objevují puchýřky nebo pustuly, které se shlukují do skupin nebo prstenců. Tyto projevy na trupu a končetinách připomínají Sneddon Wilkinsonovu chorobu.
Pemphigus vyvolaný léky
Rozvoj pemfigu mohou mít na svědomí také některé medikamenty, kam patří například vybraná antibiotika, léky na krevní tlak nebo léky obsahující chemickou skupinu zvanou thiol. Symptomy v podobě puchýřů nebo vřídků se přitom objevují v řádech dnů, týdnů i měsíců po nasazení dané medikace a často zmizí, když pacient přestane léky užívat (a případně je nasazena i další potřebná léčba). [17, 18, 19, 20, 21, 22, 23, 24]
Diagnostika
Pokud pacient zaznamená některé z výše popsaných příznaků, jako je tvorba puchýřů, které později praskají a vytvářejí na pokožce větší mapy, měl by co nejrychleji navštívit dermatologa. Ten může pemfigus identifikovat již na základě viditelných projevů, ale také podle Nikolského příznaku. Kromě toho je ale nutné provést i další testy, které jeho domněnku potvrdí.
Jelikož může mít pemfigus rozsáhlé spektrum klinických projevů, lékaři by měli provést precizní histologickou a sérologickou diagnostiku, která jim pomůže určit, o jaký konkrétní typ onemocnění se jedná. Zásadní součást diagnostiky proto představuje zhodnocení klinického obrazu, vyšetření histologické a imunofluorescenční a detekování cirkulujících protilátek.
Pro histologické vyšetření se vybírá čerstvý menší puchýřek nebo okraj většího postiženého místa. Detekuje se přitom intraepidermální akantolytický puchýř, spongióza a zánětlivý infiltrát s obsahem eozinofilů či neutrofilů. Následuje vyšetření přímou imunofluorescencí, detekce cirkulujících protilátek v séru pomocí metody nepřímé imunofluorescence (IIF) a detekce autoprotilátek pomocí metody ELISA s vysokou senzitivitou.
V rámci diferenciální diagnostiky je pak nutné odlišit pemfigus od jiných onemocnění s podobnými příznaky, kam patří například lupus erythematosus, choroba známá jako dermatitis herpetiformis Duhring nebo Hailey-Haileyova choroba. Nejčastěji však lidé zaměňují pemfigus za bulózní pemfigoid, který se vyznačuje tvorbou subepidermálních puchýřů (Nikolského příznak je zde negativní). [25, 26, 27, 28, 29]
Léčba pemfigu
Pacienty trpící pemfigem většinou zajímá především to, jak se mohou nepříjemných puchýřů zbavit a zabránit rozvoji dalších závažných zdravotních komplikací. V případě pemfigu by měla být léčba vedena dermatologem, jenž se specializuje na terapii bulózních dermatóz, ale často se na ní podílí také další odborníci (stomatolog, otorinolaryngolog nebo třeba oční specialista).
Cílem léčby je úplné zastavení tvorby puchýřů a zahojení postižených míst s navozením remise (vymizení příznaků nemoci). Lékaři by se ovšem měli soustředit také na minimalizaci vedlejších účinků léčiv a na zachování kvality pacientova života. Jako lék první volby se přitom používají kortikosteroidy, které se typicky kombinují s kortikošetřícím imunosupresivem.
Pokud jde o kortikosteroidy, jedná se například o prednison. Daná látka tlumí imunitní systém, aby nebyl schopný útočit proti vlastním buňkám a na pokožce či sliznicích nevznikaly puchýře. Nejdříve se většinou začíná s vysokými dávkami, které se postupem času snižují až na dávky udržovací. Z imunosupresiv pak jde třeba o kyselinu mykofenolovou, mykofenolát mofetil, cyklosporin či azathioprine.
Pokud se puchýře zanítí a rozvine se infekce, lékaři pacientům předepisují tetracyklinová antibiotika. Základní léky je navíc možné doplnit také medikamenty proti bolesti nebo speciálními pudry, kterými se pak zasypávají puchýře, aby si je pacient nemohl tak jednoduše poškodit (například ve spánku nebo při některých běžných aktivitách). Kromě toho je možné využít také antiseptické obklady a koupele, lokální anestetika či kortikosteroidy a neadhezivní silikonové krytí a mřížky na eroze.
Těžké formy pemfigu si pak mohou vyžádat hospitalizaci v nemocnici, kde se postižená místa léčí typicky jako těžké popáleniny. Jelikož puchýře praskají a dochází k velkým ztrátám tekutin, někdy je nutné dodávat pacientovi tekutiny intravenózně, což platí také pro elektrolyty (minerály, jako je sodík, draslík, vápník) a bílkoviny.
Kromě toho se podávají léky proti bolesti a jsou-li puchýře v ústech nesnesitelné, je možné přistoupit k intravenózní výživě. Další možností léčby pemfigu je pak terapeutická plazmaferéza, kdy se pacientovi vymění krevní plazma, jež obsahuje škodlivé protilátky. Šetrnější volbou je nicméně imunoadsorpce, kdy jsou z plazmy odstraněny pouze protilátky. [30, 31, 32, 33, 34, 35]
Další doporučení
Pokud jde o to, jak může pacient léčbu pemfigu sám podpořit, například u varianty pemfigus vulgaris je důležité především pravidelně si čistit zuby a používat k tomu měkký kartáček spolu s pastou bez mentolu. Dále se doporučuje používat antiseptické ústní vody (bez alkoholu), udržovat všechna bolavá místa čistá a docházet na pravidelné zubní prohlídky i další lékařské kontroly.
Kromě toho by se lidé s puchýři na sliznicích v oblasti ústní dutiny, jícnu nebo třeba hrtanu měli vyhýbat konzumaci příliš kořeněných nebo kyselých jídel a pokrmů, které obsahují tvrdé nebo ostré části. Vyskytnou-li se puchýře na pokožce, doporučuje se omezit na minimum jakékoliv činnosti a pohyby, které by mohly kůži poškodit (například kontaktní sporty).
Velice důležitá je pak samozřejmě i správná péče o puchýře a rány, která zabrání rozvoji infekce a nepříjemnému jizvení. Na trhu jsou dostupné různé krémy a pudry, takže by se pacienti měli poradit o používání vhodných přípravků se svým ošetřujícím lékařem. Kromě toho je dobré používat při omývání pokožky jemné přípravky a také minimalizovat pobyt na přímém slunci.
Život s pemfigem může být pro pacienty velice náročný po fyzické i psychické stránce, má výrazný vliv na každodenní aktivity a často způsobuje nespavost nebo deprese. Některým pacientům proto může výrazně pomoci, když si o svém problému s někým promluví. Ošetřující lékař může navrhnout třeba možnosti psychoterapie nebo doporučit návštěvu podpůrných skupin. [36, 37, 38]
Zdroje: dermatologiepropraxi.cz, wikiskripta.eu, nemoci.vitalion.cz, derm.cz, mayoclinic.org, niams.nih.gov, my.clevelandclinic.org, msdmanuals.com, nhs.uk, aad.org, dermnetnz.org, webmd.com