Co je radioterapie?
Radioterapie neboli léčba ionizujícím zářením je terapeutická metoda, která se využívá v onkologii při léčbě zhoubných nádorů. Většinou se ozařují pouze nádorové buňky a jejich okolí, případně místo po vyjmutí nádoru. Radioterapii lze aplikovat samostatně, ale i spolu s chemoterapií. V takovém případě hovoříme o chemoradioterapii.
Co se dozvíte v článku
Při radioterapii se využívá elektromagnetické záření – gama záření radioaktivních prvků či X-záření lineárního urychlovače radioterapie, nebo záření korpuskulární (částicové) – nejčastěji urychlené elektrony.
Typy radioterapie
V závislosti na umístění ozařování rozlišujeme teleradioterapii a brachyradioterapii. V případě teleradioterapie (zevní radioterapie) je zdroj záření umístěn mimo tělo pacienta. U brachyradioterapie (vnitřní radioterapie) se pak tento zdroj záření zavádí přímo do postižené tkáně, čímž se snižuje riziko poškození zdravých tkání a nežádoucích účinků. Využívá se například při léčbě rakoviny děložního čípku.
Dále existuje tzv. kurativní radioterapie, jež spočívá v aplikaci vysoké dávky záření s cílem nádor zcela zničit. Radikální radioterapie se využívá u pokročilejších nádorů v okolí prostaty při vyšších hladinách PSA (prostatický specifický antigen) a Gleasonova skóre. Účelem paliativní radioterapie je snížit potíže a prodloužit život nemocného v pokročilém stádiu rakoviny. [1, 2, 3]
Příprava na radioterapii
U léčby ozařováním je velmi důležitý zejména proces přípravy, který zahrnuje tzv. radioterapeutické konzilium. Pacient je na klinice radiační onkologie v rámci vstupní prohlídky fyzikálně vyšetřen a radiační onkolog s ním pohovoří o charakteru onemocnění, způsobu léčby, délce trvání radioterapie a případných vedlejších účincích. S sebou je potřeba přinést veškeré výsledky předcházejících vyšetření. Poté následuje přístrojové a laboratorní vyšetření.
Lokalizace na CT simulátoru
Další fází je lokalizace na CT simulátoru. Zde je stanovena nejvhodnější poloha pro ozařování, v níž musí pacient vydržet 10 až 20 minut bez hnutí, a proto je nutné, aby byla pohodlná, takže je provedeno plánovací CT. Následně je pacientovi navržen léčebný postup a na jeho kůži se vyznačí klíčové body speciální barvou. Tyto značky je nezbytné udržet na kůži do termínu nastavení na ozařovně.
Ozařovací plán
Na základě získaných dat z obrazové dokumentace a plánovacího CT je lékařem a fyzikem pacientovi sestaven přesný ozařovací plán. Nastavení a kontrola ozařovacího plánu poté probíhá na ozařovně, kde jsou zakresleny nové definitivní značky a pacient obdrží termín zahájení radioterapie. [4, 5, 6]
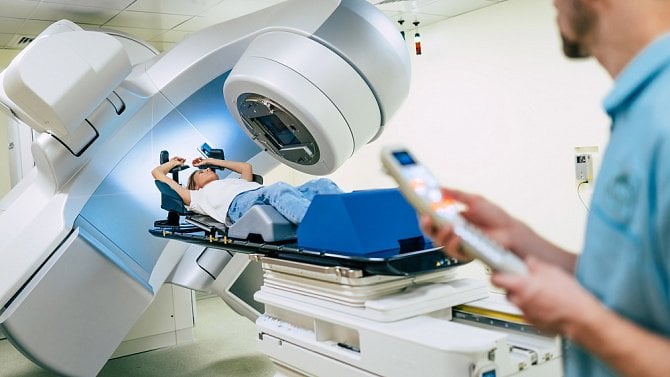
Jak probíhá samotná radioterapie?
Samotné ozařování probíhá ambulantně každý pracovní den přibližně 10 až 20 minut, během něhož se hlavice přístroje otáčí nad pacientem. Ten je zde v zafixované poloze, kterou zná již z procesu plánování léčby. V průběhu záření je pacient sledován televizí a má k dispozici mikrofon, tudíž je možné radioterapii přerušit v případě jakéhokoli problému.
Samotný proces ozařování není bolestivý a záření není viditelné. Radioterapie pak zpravidla trvá několik týdnů. O případném zkrácení nebo prodloužení dále rozhoduje lékař. Namalované značky je nezbytné udržet po celou dobu ozařování. Jednou týdně zpravidla probíhá kontrolní vyšetření u ošetřujícího radiačního onkologa. Po ukončení ozařování pacient dostane závěrečnou zprávu pro svého ošetřujícího lékaře. [7, 8, 9]
Účel paliativní radioterapie
Cílem paliativní radioterapie je zlepšení či udržení kvality života, který pacientovi zbývá. Je tedy určena pro nemocné s pokročilým nádorovým onemocněním. O stanovení paliativní radioterapie rozhoduje celá řada faktorů, jako je dosažený efekt léčby, předpokládaný čas přežití či možné nežádoucí účinky a terapie. Často se zvažují také důvody psychoonkologické.
Pacient také vždy písemně stvrzuje, že porozuměl léčebnému cíli. U nemocných lidí ve velmi špatném zdravotním stavu nemusí být paliativní radioterapie prospěšná, a může být proto stanovená jiná léčba. [10, 11]
Podstoupili jste radioterapii?
Nežádoucí účinky radioterapie
Vedlejší účinky radioterapie lze rozdělit na místní a celkové. Místní jsou ty, které se týkají tkání a orgánů vystavených záření. Celkové účinky se mohou projevit postupně v závislosti na závažnosti onemocnění, na druhu použitého záření a jeho dávce a také na vnímavosti pacienta. Jako celkové vedlejší účinky radioterapie se mohou objevit následující:
- únava a ospalost,
- nevolnost,
- nechutenství,
- bolesti hlavy.
Při využití vysokoenergetického zdroje záření se vzácně může objevit reakce na kůži a v případě ozařování horní části hlavy také vypadávání vlasů.
Místní příznaky typicky souvisí s částečným ozářením pánevní oblasti. Mohou se tedy objevit potíže v okolí močového měchýře a střev, vždy podle toho, která oblast je ošetřována. Mezi možné obtíže patří:
- častější močení,
- pálení při močení,
- průjem,
- nucení na stolici,
- nadýmání,
- bolesti břicha,
- nechutenství.
Potíže způsobené ozářením zpravidla odezní do několika týdnů, ale komplikace se mohou objevit i dodatečně a je zde určité riziko chronického postižení konečníku. Lékař vás na možné vedlejší účinky upozorní při vstupní prohlídce, a pokud budete mít jakékoli obtíže v průběhu léčby ozářením, doporučí vám vhodná opatření, kterými je lze zmírnit, a předepíše vám potřebné léky. [12, 13, 14]
Sledování po radioterapii
Přibližně měsíc po skončení radioterapie vás čeká kontrolní vyšetření. Jeho součástí je vyplnění dotazníku, do kterého uvedete veškeré vaše případné potíže, pohovor s lékařem a také fyzické vyšetření. To vždy závisí na typu a lokaci nádoru, který byl ozařován. Například v případě radioterapie prostaty absolvujete vyšetření této oblasti spolu s odběrem kontrolního PSA.
Přibližně za měsíc bude provedeno kontrolní CT vyšetření a poté zpravidla následují další vyšetření v intervalu 3 až 6 měsíců. Pokud se v tomto období objeví jakékoli zdravotní obtíže či komplikace již stávajících potíží, obraťte se na vašeho ošetřujícího lékaře. [15, 16]
Zdroje: onkologiecs.cz, zdravi.euro.cz, nemocnicenovyjicin.agel.cz, mou.cz, linkos.cz, ftn.cz, fno.cz, nhs.uk


Kolik týdnů po preventivním ozařování hlavy kvůli rakovině plic nesmím na slunce nebo se opalovat?
Dobrý den,
po ozařování se nedoporučuje dané místo vystavovat přímému slunečnímu či tepelnému záření po dobu zhruba 1 roku.
Tzn. na slunce “můžete”, ale pokud vám ozařovali hlavu, musíte si ji minimálně rok chránit nejlépe nějakou pokrývkou hlavy.
Nicméně co se týče opalování - tak je to celkově pro tělo zátěž a pokud podstupujete léčbu ozařováním či jste bezprostředně po ní, určitě bych na přímé slunce v nejbližších týdnech (cca 4 týdny) nechodila.