Co jsou bércové vředy?
Jako bércový vřed (ulcus cruris) lékaři označují chronickou ránu, která se hojí po dobu delší než 6 týdnů. O tomto problému hovoříme konkrétně ve chvíli, kdy dochází ke ztrátě kožní substance zasahující různě hluboko do podkožních tkání. Důvodem přitom bývají hlavně závažné trofické změny způsobené předchozím onemocněním (nejčastěji vaskulárním).
Co se dozvíte v článku
V současné době postihují bércové vředy především osoby vyššího věku, ale samozřejmě se mohou objevit také u mladších pacientů. Údajně se s nimi potýká až 1 % populace v produktivním věku, přičemž u jedinců starších 70 let se prevalence pohybuje v rozmezí 4–5 %. Jde přitom o závažný problém, jenž se pojí s řadou zdravotních, sociálních, psychologických i ekonomických potíží.
Za rozvoj bércových vředů mohou být zodpovědné různé vnitřní i vnější podněty. Jde například o poruchy cévního systému, přičemž až 70 % bércových vředů se pojí s žilní insuficiencí, zatímco další se objevují vlivem narušeného tepenného systému. Právě z toho důvodu často rozlišujeme dvě základní skupiny potíží, a sice žilní bércové vředy (venózní) a tepenné bércové vředy (arteriální).
Na vině pak někdy bývají i poruchy lymfatického systému, ale může se jednat také o hematopatogenní rány, neutrofické ulcerace či potíže vznikající zvředovatěním primárních kožních nádorů či metastáz. Co se týče vnějších činitelů, svou roli zde mohou sehrát fyzikální, chemické, termické i aktinické vlivy (související s ozařováním). Problematické jsou pak i kožní infekce (erysipel, hluboké mykózy a pyodermie, herpetické infekce nebo třeba nekrotizující fasciitida). [1, 2, 3, 4, 5]
Jak poznat bércový vřed?
Co se týče možných projevů, zpočátku bývá postižené místo zarudlé, ztrácí se zde ochlupení a kůže se v dané oblasti začíná postupně ztenčovat. Obvykle je suchá a působí papírovým dojmem, přičemž dochází ke vzniku drobného poranění či stroupku, jenž později praská, a otevírá se zde rána do podkoží. Dané místo ale může být také prosáklé a zmokvalé, v ráně se objevuje zapáchající tekutina a pacienta zároveň může trápit otok, svědění či nepříjemná bolest. [6, 7, 8, 9, 10]
Jak léčit bércové vředy?
Pacienti, které trápí daný zdravotní problém, se nejčastěji ptají na to, jakou vyžadují bércové vředy léčbu. Pokud tyto potíže postihly také vás nebo někoho z vašich blízkých, mějte na paměti, že terapie musí být vždy komplexní. Podmínkou je přitom důsledné zhodnocení spodiny rány, tedy určení její přesné lokalizace a velikosti, ale i posouzení okrajů, charakteru spodiny, sekrece či zápachu.
Dále je samozřejmě nutné určit také to, co za rozvojem bércových vředů vlastně stojí. Kromě vizuálního zhodnocení lékaři přistupují k různým přístrojovým, laboratorním a případně také histopatologickým vyšetřením. Jde například o sonografické vyšetření, digitální fotopletysmografii, ale v nejasných případech také o flebografii, izotopovou flebografii nebo třeba arteriografii. To doplňují také mikrobiologické či mykologické testy. [11, 12, 13, 14, 15]
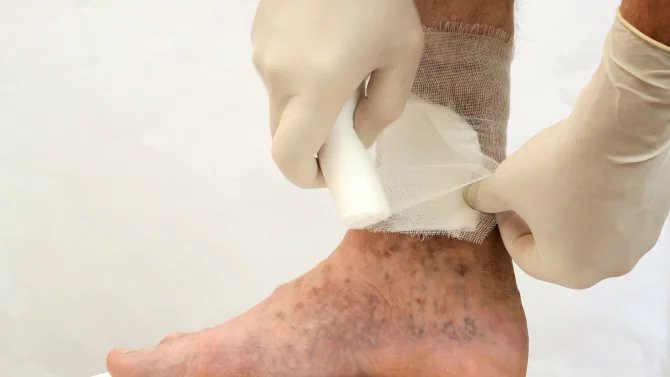
Místní terapie
Aby se rána mohla správně zahojit, lékař ji musí vyčistit a zbavit všech nekrotických, fibrinových i bakteriálních povlaků včetně odumřelých buněk. Jedná se o takzvaný debridement rány, který může být mít několik různých podob:
- mechanický (například chirurgický nebo prostřednictvím hydroterapie),
- autolytický (vlivem tělu vlastních enzymů metaloproteinázy, což je podpořeno moderními materiály, jako jsou hydrogely, hydrokoloidy nebo filmová krytí),
- chemický (pomocí kyseliny benzoové či kyseliny salicylové),
- enzymatický (jde o larvoterapii či enzymy v externech).
Debridement je možné provádět opakovaně, dokud lékař situaci nevyhodnotí jako dostačující. Následovat by pak měla vhodná lokální léčba, jež stimuluje granulaci a epitelizaci. Pro správné hojení je přitom důležité vytvořit na místě adekvátně vlhké prostředí, jež podpoří proliferaci (novotvorbu) fibroblastů, keratinocytů a endoteliálních buněk.
V lokální terapii se dnes lékaři soustředí na takzvané vlhké hojení. Využívají se k tomu klasické masti a vlhké obklady, ale i moderní krycí materiály. K otevřenému ošetřování vředu prostřednictvím obkladů slouží například dezinfekční prostředky, jako je hypermanganový roztok, 3% borová voda nebo také přípravky typu Prontosan, Octenisept, Dermacyn a Prontoderm.
Pokud jde o léčení bércových vředů pomocí mastí, zde je na výběr řada různých přípravků, které mohou podpořit hojení postiženého místa. Patří sem například kafrová mast, borová vazelína, borargentová mast, tetracyklinová či chloramfenikolová mast, dále pak Framykoin, Betadine nebo Bactroban. Vždy je přitom nutné nanést adekvátní množství přípravku (dle velikosti, hloubky a intenzity mokvání pacientovy rány).
Kromě toho se dnes hojně využívají moderní krycí materiály, které mají řadu pozitivních vlastností. Jsou hypoalergenní, netoxické a pomáhají udržovat vlhké prostředí, což stimuluje hojení rány. Zároveň brání vzniku sekundární infekce a jednoduše se s nimi manipuluje. Na trhu jsou přitom dostupné v mnoha různých podobách, a proto je nutné vybírat individuálně. Nejznámější jsou:
- hydrokoloidní obvazy,
- hydrogelová krytí,
- hydropolymerová krytí,
- hydroaktivní krytí,
- alginátová krytí,
- krytí z hydrovláken,
- přípravky s aktivním uhlím,
- mokré krytí TenderWet,
- pěnová polyuretanová krytí,
- krytí ze síťových materiálů,
- enzymatické prostředky,
- prostředky s kyselinou hyaluronovou.
Kromě toho jsou pak dostupné také přípravky s kolagenem a prostředky na bázi chitoskinu, které pomáhají absorbovat zánětlivý výpotek (exsudát), stimulují novotvorbu fibroblastů i keratinocytů a podporují angiogenezi. Oblíbené jsou přípravky s růstovými faktory, ale i prostředky s inhibitory metaloproteináz, přičemž někdy je nutné nasadit prostředky, které působí antibakteriálně nebo antisepticky. Dále pak existují i krytí kombinovaná. [16, 17, 18, 19, 20, 21]
Systémová léčba
Nedílnou součástí komplexní péče je také systémová léčba, která se soustředí například na příčinu onemocnění a zmírňování bolestí, dále pak na přidružené zdravotní komplikace (často se jedná o ischemickou chorobu srdeční, vysoký krevní tlak nebo diabetes), ale i na celkový stav nemocného. Zejména u starších pacientů je často nutné některé stavy kompenzovat, což podpoří hojení.
Užívání léků by se mělo vždy řídit doporučením ošetřujícího lékaře. Pokud se jedná o bércové vředy žilního původu, pacienti užívají hlavně venofarmaka, která snižují propustnost žilní stěny a mívají také protizánětlivé účinky. Jde například o diosmin v kombinaci s hesperidinem. V případě arteriálních ulcerací se naopak aplikují především vazodilatační léky, které jsou určené k rozšiřování cév.
Jedním z doprovodných projevů bércových vředů a ostatních chronických ran bývá také bolest, která je pro nemocné velmi nepříjemná a může výrazně snižovat kvalitu jejich života. Léčí se například pomocí analgetik, přičemž je nutné vzít v potaz hlavně intenzitu bolesti a její charakter. Celková antibiotická terapie se pak nasazuje pouze v případě, kdy se pacient potýká s dalšími problémy (například s infekcí pokožky).
V rámci komplexního přístupu, který léčba bércového vředu vyžaduje, je možné vyzkoušet také systémovou enzymoterapii. Vhodný je například přípravek jménem Wobenzym, jenž se dá zakoupit bez lékařského předpisu. Ohledně správného dávkování se však poraďte přímo v lékárně nebo se svým doktorem, který doporučí další postup. [22, 23, 24, 25, 26]
Fyzikální léčba
Nezastupitelné místo při léčbě bércových vředů má také kompresivní terapie (léčba zevní kompresí). Ta hraje důležitou roli především v případě bércových vředů žilního či lymfatického původu. Má vliv na patologické oběhové poměry, pomáhá zužovat průsvit nepřirozeně rozšířených žil, zlepšuje žilní návrat a zároveň zmírňuje přítomné otoky.
V rámci kompresivní léčby se dnes využívají hlavně kompresivní (stahovací) punčochy nebo obvazy (obinadla). Právě pomocí takového obinadla je možné zúžit průsvit rozšířených žil a posílit návrat žilní krve směrem k pacientovu srdci. Tím se také zmenší otok v postiženém místě, zlepší se oběhové poměry a vzniknou vhodné podmínky pro hojení vředů.
Lékaři většinou doporučují využití krátkotažných obinadel, která může mít pacient na sobě i přes noc (klidně po dobu několika dnů). Důležité je soustředit se na správné přiložení tohoto obvazu, aby pacienta neškrtil, ale poskytoval správnou oporu při chůzi a zároveň podporoval správné hojení ran. V určitých případech se navíc tato léčba doplňuje také využitím přístroje Lymfoven či Pneuven.
Ne pro každého je nicméně tato terapie vhodná. Kontraindikací může být například uzávěr či zúžení cév, ale zvýšené opatrnosti by lékaři měli dbát také u pacientů trpících srdeční nedostatečností, protože vlivem komprese dochází k výraznému zvyšování žilního návratu. Pokud je terapie kompresivními obvazy kontraindikována (například u pacientů s poruchami periferního prokrvení či s bércovými vředy arteriálního původu), je možné zkusit přístroj Vasotrain. [27, 28, 29, 30, 31]
Chirurgický zákrok
V určitých případech, kdy jiné způsoby léčby nejsou dostatečně účinné, je nutné přistoupit k chirurgickému zákroku. Ten spočívá v odstranění nedostatečných míst povrchového a spojovacího žilního systému nebo třeba v provedení cévní rekonstrukce. Také se provádí transplantace kožního štěpu nebo jiné plastické výkony a dříve se někdy přistupovalo k amputaci, ale dnes již toto radikální řešení není většinou nutné. [32, 33, 34, 35, 36]
Potýkali jste se někdy s bércovými vředy?
Další možnosti léčby
Hojení bércových vředů je možné podpořit také dalšími metodami. Někteří doporučují například biostimulační laser, ale pozitivní vliv může mít také cvičení nebo třeba hyperbarická oxygenoterapie. Kromě toho je dostupná léčba rázovou vlnou, jež podporuje přirozený proces hojení, protože má vliv na biochemické procesy zodpovědné za regeneraci a opravu tkáně.
Léčbu je samozřejmě nutné podpořit také dodržováním veškerých opatření, která pacientovi doporučí jeho ošetřující lékař. Důležité je například dopřát končetinám dostatečný odpočinek, ale zároveň dbát na pravidelný pohyb (plavání, procházky, cyklistika). Zejména u nemocných, kteří mají sedavé zaměstnání, je dobré zařadit také cévní gymnastiku.
Součástí komplexní léčby bércových vředů by pak samozřejmě měla být také konzumace zdravé a vyvážené stravy, dodržování pitného režimu a snaha udržet si optimální tělesnou hmotnost. Dále zde platí striktní zákaz kouření. Pacienti by se mimo jiné měli soustředit na volbu správného oblečení i obuvi, aby je nic neškrtilo a nestahovalo, a dbát na vhodnou péči o pokožku. [37, 38, 39, 40, 41]
Babské rady na bércové vředy
Pokud vás trápí tento nepříjemný zdravotní problém, jistě přemýšlíte, zda existuje pro bércové vředy přírodní léčba, kterou stojí za to vyzkoušet. Kromě dodržování léčebného plánu a režimových opatření, která vám doporučí ošetřující lékař, se za pozitivní považuje třeba pití šípkového čaje nebo obklady z přesličky rolní a puškvorce. [42, 43, 44]
Fáze hojení bércových vředů
Léčba bércových vředů a nehojících se ran je dlouhodobý proces, který probíhá v několika stádiích, jež se vzájemně časově překrývají. Během každého z nich probíhají v lidském těle specifické buněčné i biologické pochody, které jsou pro hojení ulcerací stěžejní. Cílem je obnovit poškozenou tkáň, anatomickou strukturu i normální funkci pokožky. Průběh vypadá následovně:
- Exsudativní fáze (zánětlivá, čistící) – v tuto chvíli je nutné soustředit se na vyčištění rány, odstranění nekrózy a fibrinových povlaků a vytvoření předpokladů pro další postup hojení. Do místa rány migrují neutrofily a makrofágy z důvodu vazodilatace, zvýšené permeability cév a působení chemotaktických faktorů. Přítomné protizánětlivé buňky pomáhají odstranit buněčný dendritus a cizorodý materiál. Také produkují mediátory zánětu, cytokiny a růstové faktory, což vede k aktivaci buněk potřebných k hojení.
- Proliferační fáze (granulační) – pro toto stádium je typická tvorba nové granulační tkáně protkané cévami. Cytokiny a růstové faktory stimulují fibroblasty k vývoji pevných kolagenních vláken a substancí určených k hojení ran, ale i buňky cévního endotelu, které se dělí, takže pak vznikají kapilární klubíčka formující větší cévy.
- Reepitelizační fáze (remodelační) – v tomto stádiu dochází k migraci, mitotickému dělení a diferenciaci buněk. Buňky bazální vrstvy směřují k povrchu kůže a přibližují se od okrajů rány do centra. V závěru hojivého procesu buňky dozrávají a je možné pozorovat definitivní přestavbu epidermis s jednotlivými vrstvami a funkcemi. Také se zde ovšem odehrávají strukturální změny ve škáře, přičemž původní rána získává charakter zhojené, jizevnaté tkáně.
U chronických ran může být proces hojení narušen různými místními a celkovými faktory. Hojení pak bývá nekoordinované a jednotlivé fáze jsou delší než v případě ran akutních. Svou roli zde hraje například věk pacienta, přidružená onemocnění, vyšší psychická zátěž a celkový zdravotní stav nebo stav výživy. Důležitá je ovšem i velikost a hloubka rány, přítomnost krevních sraženin a mikrobiálních infekcí, hypoxie rány a podobně. [45, 46, 47, 48, 49]
Zdroje: dermatologiepropraxi.cz, internimedicina.cz, wikiskripta.eu, lekarnickekapky.cz, hojeni.cz, biomag.cz, fnol.cz, nemoci.vitalion.cz, stefajir.cz, ncbi.nlm.nih.gov, my.clevelandclinic.org, medlineplus.gov, healthline.com











Můj doktor mi doporučil koloidní stříbro. To na mé bércové vředy funguje znamenitě. Otevřený bércový vřed vyléčen místo 1 měsíce za 14 dní. Velký dík panu doktorovi.