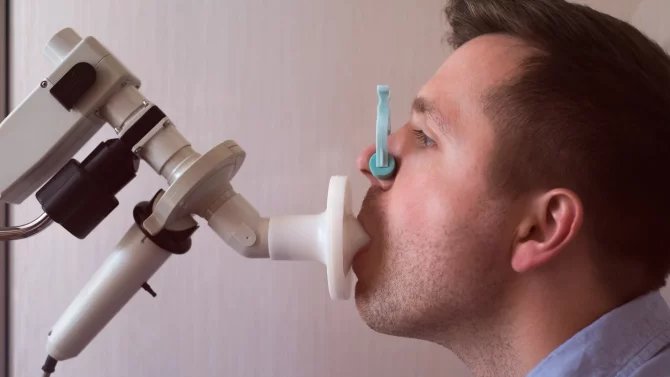
Diagnostika astmatu
Pokud do ordinace zavítá pacient, který si stěžuje na epizody dušnosti, dechové nedostatečnosti a suchého kašle, lékař může své podezření na astma potvrdit celou řadou různých metod. Mezi ty základní patří samozřejmě rodinná anamnéza pacienta, dále budou lékaře zajímat jednotlivé klinické příznaky, jejich četnost a intenzita, přičemž později následují také fyzikální vyšetření.
Co se dozvíte v článku
K odhalení astmatu slouží například spirometrie, což je funkční vyšetření plic, díky kterému je možné zjistit, jaký je objem plic nemocného, jaká je jejich kapacita a průtok. Prostřednictvím této metody, která je vhodná pouze pro pacienty starší 5 let, může lékař diagnostikovat obstrukční ventilační poruchu. Ta se projevuje výrazným snížením usilovně vydechnutého objemu za sekundu (FEV1).
Reverzibilitu, či naopak ireverzibilitu dané obstrukce může následně potvrdit bronchodilatační test. Maximální výdechová rychlost (PEF) se pak měří pomocí výdechoměru a někdy se používá také bronchokonstrikční test, který se označuje také jako provokační test s metacholinem. Ten spočívá ve vdechování zvýšené koncentrace látky, která má obtíže na svědomí.
Významným monitorovacím nástrojem, který dokáže odhalit eosinofilní astma, je vyšetření oxidu dusnatého ve vydechovaném vzduchu (FENO). Zda se jedná o alergické, nebo nealergické astma, pak lékař zjistí prostřednictvím alergologického vyšetření, které je založeno na kožních (prick) testech se standardizovanými alergeny. Diagnózu však může potvrdit i přítomnost specifických sérových protilátek IgE.
Diferenciální diagnostika
Vzhledem k tomu, že příznaky podobné astmatu může u pacientů vyvolat celá řada jiných onemocnění, je v první řadě nutné od sebe jednotlivé zdravotní problémy odlišit a správně určit příčinu obtíží. Mezi komplikace, jejichž symptomy se astmatu na první pohled podobají, patří například:
- obstrukční plicní nemoc (CHOPN),
- akutní virové respirační infekce,
- pseudoastma,
- plicní embolie,
- cystická fibróza,
- tracheomalácie,
- bronchogenní karcinom,
- intersticiální plicní choroba,
- tromboembolická nemoc,
- gastroezofageální reflux,
- ischemická choroba srdeční,
- vrozené srdeční vady.
Za rozvoj obtíží, které se podobají astmatickému záchvatu, však nemusí být zodpovědné pouze jiné onemocnění. Na vině může být také vdechnutí cizího tělesa, což nutí pacienta ke kašli, způsobuje dechové obtíže a navozuje pocit dušení, nebo třeba mikroaspirace ve spánku. [1, 2, 3, 4]
Astma: léčba
Ačkoliv lékaři v dnešní době dokáží astma poměrně snadno odhalit, žádná specifická terapie, která by onemocnění zcela vyléčila, prozatím neexistuje. Pomocí vhodných léků a režimových opatření je ovšem možné dosáhnout výrazného zlepšení jednotlivých příznaků a dostat astma alespoň částečně pod kontrolu, aby se neprojevovalo dušností a aby pacienta neomezovalo v každodenním životě. Astma se pak dá označit za kontrolované, pokud dojde k:
- vymizení chronických projevů,
- stabilizaci plicní funkce s nízkou variabilitou PEF,
- snížení frekvence záchvatů na ojedinělé akutní exacerbace,
- minimální nebo prakticky žádné spotřebě úlevových léků,
- zachování normální tělesné výkonnosti.
Léčba astmatu je vždy individuální a každý pacient by měl se svým ošetřujícím lékařem sestavit specifický léčebný plán, kterým se bude řídit. V něm by měly být uvedeny také informace o tom, co dělat, pokud se obtíže náhle zhorší, a kdy je nutné vyhledat lékařskou pomoc. Pacient by měl zároveň pravidelně zaznamenávat každodenní situaci, četnost záchvatů, intenzitu komplikací a případně i rozvoj obtíží v průběhu noci.
Léky na astma
Co se týče medikamentózní terapie, zde lékaři rozlišují dvě hlavní skupiny farmak, která by měla pacientovi pomoci jeho onemocnění lépe zvládnout. Jedná se o:
- úlevové léky s krátkodobým účinkem,
- preventivní léky, které pomáhají situaci kontrolovat.
Úlevové léky se používají k tomu, aby co nejrychleji a nejúčinněji potlačily akutní projevy astmatu, s nimiž se pacient během záchvatu potýká. Dokáží zmírnit dušnost, rozšiřují průdušky a zároveň přinášejí astmatikům celkové zklidnění, díky čemuž patří mezi léky první volby.
Mezi úlevové léky patří především krátkodobě působící inhalační beta-2-agonisté, které lékaři označují také jako beta-2-mimetika (SABA). To je například salbutamol nebo fenoterol. Používají se však také další bronchodilatační léky, anticholinergní léky, intravenózní teofyliny nebo systémové kortikosteroidy.
Účinek preventivních léků, které lékaři označují také jako kontrolující, by měl být dlouhodobý. Mezi nejznámější a nejvíce používané medikamenty patří inhalační kortikosteroidy (IKS), dále se ovšem podávají také beta-2-agonisté s dlouhodobým účinkem (LABA), kam patří například salmeterol nebo formoterol, ale i systémové kortikosteroidy, teofyliny, antileukotrieny či anti IgE protilátky.
Výše zmíněné léky se vždy přednostně podávají formou inhalace a pouze v některých případech je nutné užívat medikamenty perorálně. Pacienti s sebou proto neustále nosí inhalátor na astma (sprej na astma), přičemž velice důležitý je i způsob, jak inhalaci provádějí. Lékař by měl s nimi tuto techniku důkladně nacvičit, a pokud by byl tento lék neúčinný, nejprve se kontroluje, zda nemocný používá svůj inhalátor vhodným způsobem.
Řešíte astma?
Dlouhodobá inhalační léčba by měla přispět k získání kontroly nad nemocí. Pokud je účinná, záchvaty dušnosti se postupem času omezí na minimum a pacienti by se měli obejít bez úlevových léků. O konkrétní skladbě a dávkování medikamentů rozhoduje lékař, a to hlavně podle pacientovy reakce na zvolenou terapii. Později může změnit nejen dávky léků, ale v případě neefektivnosti také samotné medikamenty.
Režimová opatření
Aby se opravdu podařilo dostat astma pod kontrolu, důležitou součástí léčby je především identifikace spouštěčů, které u pacientů zdravotní obtíže vyvolávají. Ty je pak nutné eliminovat nebo kontakt s nimi omezit na absolutní minimum. Tento postup musí pacienti každý den přísně dodržovat, aby později nedošlo k opětovnému rozvoji příznaků.
S eliminací rizikových faktorů souvisí také péče o okolní prostředí, které by mělo mít optimální teplotu (zhruba 19–20 °C) a vlhkost (40–50 % relativní vlhkost). Z příbytku je také nutné odstranit veškeré škodlivé látky a nečistoty, pacient by měl okamžitě přestat s kouřením (a omezit pobyt v zakouřeném prostředí na minimum) a zároveň by měl zařídit, aby jeho okolí bylo pokud možno bezalergenní (dát si pozor na pyly, roztoče, domácí mazlíčky).
Vhodnou součástí léčby je také pohybová terapie, tedy vytrvalostní trénink pro dospělé pacienty, který lze kombinovat také s odporovým tréninkem. V případě pacientů s těžším astmatem se pak používá intervalový trénink a dětem se doporučuje jakákoliv pravidelná aktivita, která dokáže posílit jejich celkovou zdatnost a snížit četnost záchvatů. [5, 6, 7, 8]
Další léčebné metody
Základem léčby jsou samozřejmě inhalační léky na astma, a to jak ty dlouhodobě působící, tak i medikamenty, které pacientům při akutních obtížích přinášejí okamžitou úlevu. Existují však i další způsoby léčby, které by měly pacientům ulevit od jednotlivých příznaků a zároveň působit jako vhodná prevence. Sem patří především:
- SAIT – specifická alergenová imunoterapie,
- klimatická léčba (pobyt u moře, lázně na astma, speleoterapie),
- nitrožilní léčba pomocí síranu hořečnatého,
- bronchiální termoplastika,
- kyslík zmírňující hypoxii,
- rehabilitace,
- psychoterapie.
Alternativní možnosti léčby
Spoustu lidí zajímá, jak na astma bez léků a co na astma pomáhá, pokud jde o přírodní léčbu. Dnes existuje celá řada přípravků, které by měly ulevit od potíží a zamezit rozvoji dalších astmatických záchvatů. Tyto nekonvenční způsoby léčby, jako jsou například bylinky na astma, čaj na astma, akupunktura nebo užívání vitamínu C, sice mohou pacientům krátkodobě pomoci, ale nejsou schopné dostat nemoc pod kontrolu. Astma je proto vždy nutné konzultovat s lékařem. [9, 10, 11]
Zdroje: nzip.cz, csaki.cz, mayoclinic.org, lung.org, my.clevelandclinic.org, nhlbi.nih.gov, internimedicina.cz, wikiskripta.eu, medicinapropraxi.cz