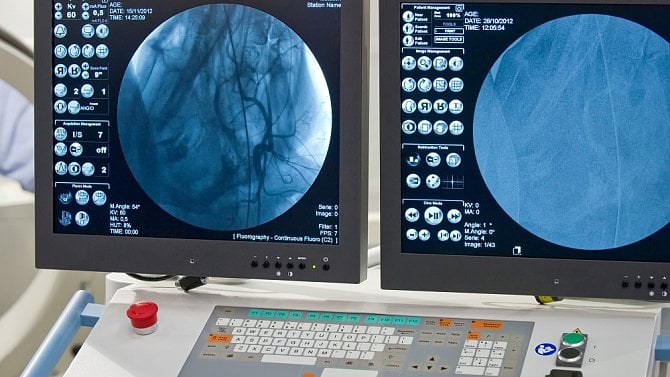
Co je angiografie?
Jako angiografie se označuje zobrazovací metoda, která patří mezi základní vyšetření cévního lékařství. Lékařům umožňuje zobrazit jednotlivé cévy lidského těla a zhodnotit tak jejich stav a průchodnost. Zároveň pomáhá odhalit místa, která jsou zúžená nebo zcela ucpaná, a může být také součástí komplexního zákroku, kdy kromě diagnostiky rovnou dochází i k nápravě problému.
Co se dozvíte v článku
Při angiografii je tedy možné provádět třeba selektivní odběry krevních vzorků (hlavně u nádorů slinivky břišní nebo nadledvin) nebo selektivní zavádění katetrů (v rámci lokální chemoterapie). Dále se pak lékaři zaměřují na zlepšení či obnovení průtoku zúženou cévou (výkony rekanalizační), na uzávěry krvácejících cév a vyplnění výdutí (výkony embolizační) i na další obtíže (výkony speciální a kombinované).
Druhy angiografie podle zobrazované oblasti:
- arteriografie – zobrazení tepen,
- flebografie – zobrazení žil (dále se pak odlišuje kavografie či portografie),
- koronarografie – zobrazení koronárního řečiště (cévy zásobující srdce).
Termín angiografie vychází ze slov angio (céva) a grafie (zobrazení). V užším slova smyslu se typicky používá k označení klasického vyšetření, kterému se říká digitální subtrakční angiografie (DSA). Kromě toho ale dnes existují i další metody, které je možné k zobrazení cévního řečiště využít. Sem patří CT angiografie a MR angiografie. [1, 2, 3]
Indikace k angiografii
V současné době se klasická angiografie provádí ze dvou hlavních důvodů, a to buď v rámci diagnostiky, nebo jako terapeutický zákrok. Díky rozvoji moderních zobrazovacích metod, které umožňují prozkoumat cévní řečiště neinvazivní cestou, jde momentálně hlavně o indikace terapeutické, kdy lékaři na základě předchozího vyšetření provedou konkrétní výkon.
Angiografii nejčastěji podstupují lidé, u nichž se prokázalo nějaké cévní onemocnění nebo existuje podezření, že se s takovým problémem potýkají. Může se jednat například o ischemickou chorobu dolních končetin (ICHDK), která má na svědomí silné bolesti při chůzi a vznik nehojících se ran. K dalším indikacím pro angiografii patří:
- ateroskleróza (kornatění tepen),
- postižení cév vyživujících mozek,
- postižení tepen zásobujících ledviny,
- postižení tepen zásobujících střeva,
- krevní sraženiny nebo plicní embolie,
- cévní malformace, jako je aneurysma,
- vyšetření hlubokého žilního systému.
Kromě výše zmíněných případů se ovšem angiografie používá také v situacích, kdy lékaři potřebují prozkoumat cévní zásobení nádoru před operací a zvolit nejlepší způsob, jakým tento problém vyřešit (konkrétní typ zákroku). V současné době také slouží k terapeutickým výkonům, které nahrazují otevřené chirurgické operace. [4, 5, 6]
Digitální subtrakční angiografie (DSA)
Jedná se o klasickou invazivní metodu, kdy se do cévního řečiště katetrem vstříkne kontrastní látka a vyšetřovaná oblast se poté zobrazí pomocí rentgenových paprsků. Angiografie se většinou provádí na radiodiagnostickém oddělení (nebo případně na operačním sále). Její průběh má na starosti specialista, kterým je buď rentgenolog, nebo invazivní radiolog.
Vyšetření je založeno na digitalizaci skiaskopického obrazu a subtrakci obrazů před využitím kontrastní látky a po něm. Tato metoda navíc umožňuje odečíst nativní struktury (hlavně kosti) a zobrazit pouze struktury naplněné kontrastní látkou (cévní řečiště). V rámci klasické angiografie se pak dá kromě diagnostiky obtíží provést také angioplastický zákrok (PTA), jako je například implantace stentu, který pomůže rozšířit zúžené cévy. [7, 8, 9]
Příprava na vyšetření
Jelikož klasická angiografie patří mezi invazivní zákroky a zároveň se pojí s určitými riziky, pacient bývá nějakou dobu hospitalizován. Vyšetření se vždy provádí nalačno, a proto by pacient minimálně 4 hodiny před ním neměl konzumovat žádné jídlo, kávu ani alkohol a zakázáno je také kouření. Dopřát si může pouze malé množství tekutin.
Ještě před samotným vyšetřením by měl pacient informovat svého ošetřujícího lékaře o veškerých onemocněních, s nimiž se potýká, a samozřejmě také o lécích, které běžně užívá. Důležitá je především skutečnost, zda se u člověka objevila nějaká alergie a případně zda v minulosti prodělal alergickou reakci na nitrožilní podání kontrastní látky či na dezinfekční přípravky s obsahem jódu.
Kromě toho budou lékaře i ošetřující personál zajímat také další obtíže, jako je například astma, onemocnění štítné žlázy, ledvinová choroba nebo diabetes mellitus. Dále by měl pacient dopředu lékaře informovat o poruchách srážlivosti krve a tendenci ke zvýšené krvácivosti. Zatímco některé léky si může člověk před angiografií běžně vzít, jiné (léky ovlivňující krevní srážlivost) je obvykle nutné zaměnit za odlišné medikamenty (například místo warfarinu injekčně podaný heparin). [10, 11, 12, 13]
Průběh vyšetření
Klasická angiografie se obvykle provádí vleže při místním znecitlivění. Do cévního řečiště je nejprve nutné zavést katetr, což se provádí nejčastěji punkcí stehenní tepny z oblasti třísla (tzv. Seldingerova metoda). Dalším vstupním místem pak může být třeba podpaží. Do tepny přitom lékař pomocí drátku (zavaděče) zasune tenkou dutou trubičku (sheath).
Skrze trubičku lékař do cévního řečiště může do tepny zavádět nástroje včetně katetru, kterým se do požadované oblasti vstříkne kontrastní látka (nejčastěji jodového charakteru), jež zvýšeně absorbuje rentgenové záření. Při její aplikaci může pacient pociťovat teplo. Žádné další nepříjemné pocity (kromě vlastní punkce) včetně bolesti by se však během angiografie dostavit neměly.
Podstoupili jste angiografii?
U vyšetřovacího stolu bývá k dispozici rentgenový přístroj, kde lékař v reálném čase vidí průtok kontrastní látky cévami a může tak zaznamenat zúžená, ucpaná nebo jinak narušená místa. Zúžené místo pak může lékař rozšířit pomocí drobného balónku nebo zavedením stentu, který postiženou oblast vyztuží. Takový zákrok se označuje jako perkutánní transluminální angioplastika (PTA).
Celé vyšetření pak trvá zhruba hodinu až dvě, přičemž rentgenové snímky se ukládají do počítače, aby si je lékař mohl později znovu prohlédnout. Po ukončení angiografie je nutné odstranit vstup a otvor v tepně překrýt bandáží (pevným obvazem). Kromě toho se ještě zatíží pytlíkem s pískem, jenž by měl být v neměnné pozici nejméně po dobu 5 hodin. Pacient pak musí strávit 24 hodin v klidu na lůžku. [14, 15, 16, 17]
Možné komplikace
Klasická angiografie dnes představuje relativně bezpečné vyšetření, které lékařům pomáhá zobrazit požadované úseky cévního řečiště i problematická místa. Je prakticky nebolestivé, ale vzhledem k tomu, že se jedná o invazivní metodu, pojí se s určitými riziky. Komplikace mohou nastat například vlivem samotného vyšetření, ale i kvůli podání kontrastní látky. K nejčastějším problémům patří:
- krvácení v místě vpichu, kde vzniká hematom,
- větší krvácení v důsledku špatného vyjmutí zavaděče,
- problémy způsobené nedodržováním klidu na lůžku,
- trombóza stehenní tepny nebo žíly,
- krevní sraženina vmetená do periferie končetiny,
- velice vzácně embolie vedoucí k mrtvici,
- alergická reakce na kontrastní látku,
- poškození nervů a brnění,
- narušení funkce ledvin a jejich selhání.
Pokud v průběhu vyšetření zaznamenáte jakékoliv obtíže, jako je nevolnost nebo třeba bolest, okamžitě informujte lékaře nebo ošetřující personál. To samé pak platí i v momentě, kdy se u vás po propuštění z nemocnice objeví jakékoliv komplikace, jako je například krvácení v třísle, teplota, pocit slabosti, bolest v noze či změny na pokožce. [18, 19, 20]
CT angiografie
V současné době jsou k dispozici také neinvazivní varianty daného zákroku, kam patří CT angiografie. Jak už název napovídá, tato metoda v sobě kombinuje prvky klasické angiografie a CT vyšetření. Na rozdíl od klasické angiografie se nicméně jedná pouze o diagnostickou metodu, která neumožňuje provést terapeutické výkony.
Nejčastějším přístupovým místem je v tomto případě žíla horní končetiny (loketní jamka nebo hřbet ruky), kudy lékař zavádí kanylu a aplikuje kontrastní látku. Pacient obvykle zůstává ležet na vyšetřovacím stole v poloze na zádech a ten se později posouvá do tunelu CT přístroje. Pacient by měl zůstat klidný (nehybný) a spolupracovat s lékařem. Vyšetření pak trvá zhruba 10–30 minut.
Aby mohl lékař výsledky dobře zhodnotit, sleduje situaci v reálném čase a zároveň zhotoví z pořízených obrázků další rekonstrukce v odlišných rovinách (případně i trojrozměrné). Jakmile je CT angiografie u konce, kanylu odstraní. Pacient by měl alespoň 30 minut zůstat v čekárně, aby bylo možné včas řešit jakékoliv případné komplikace. K těm patří například alergická reakce vyvolaná kontrastní látkou. [21, 22, 23]
MR angiografie
Další neinvazivní metodou je MR angiografie, jejíž výhodou je absence ionizujícího záření. K zobrazení cévního řečiště lékař využívá magnetické síly, přičemž nejčastěji bývají indikací k provedení daného výkonu možné problémy, jako je stenóza, blokáda či aneurysma. Používá se především k zobrazení mozku, krku, ale i dalších oblastí.
Existuje několik možností, jak MR angiografii provést. Pro zobrazení cévního řečiště slouží například metoda time-of-flight (TOF) či fázový kontrast bez aplikace kontrastní látky. Dále pak může být toto vyšetření provedení po aplikaci kontrastní látky (kontrastní MRA), kdy lékaři využívají k zesílení kontrastu paramagnetické cheláty gadolinia.
Kontrastní MRA se dnes používá také jako miniinvazivní metoda, která slouží k detekci patologických stavů hrudní a břišní aorty nebo anomálií malého oběhu. Vhodná je například k zobrazování renálních tepen či magistrálních krčních tepen. Kromě toho je možné provést také 3D zobrazení tkání, a to například díky maximum intensity projection (MIP).
V průběhu vyšetření pacient zůstává oblečený a je uložen na pohyblivý stůl. Ten se s ním později posune do tunelu MR přístroje. Vyšetření trvá zhruba 20–60 minut, přičemž pacient musí zůstat po celou dobu klidný a maximálně nehybný. Lékařům by měl zároveň dopředu nahlásit, že trpí strachem z uzavřených prostor nebo nějakou alergií. Důležité je zmínit i elektrické přístroje zavedené v těle, které neumožňují vyšetření provést. [24, 25, 26]
Zdroje: fnbrno.cz, nzip.cz, stefajir.cz, wikiskripta.eu, vysetreni.vitalion.cz, nhs.uk, fnol.cz, my.clevelandclinic.org, mayoclinic.org